Entenda os principais passos no tratamento dos casos de tromboembolia pulmonar
Aprenda o que é a tromboembolia pulmonar, como conduzir o tratamento desses pacientes e oferecer uma abordagem adequada e oportuna para o seu paciente. Boa leitura!
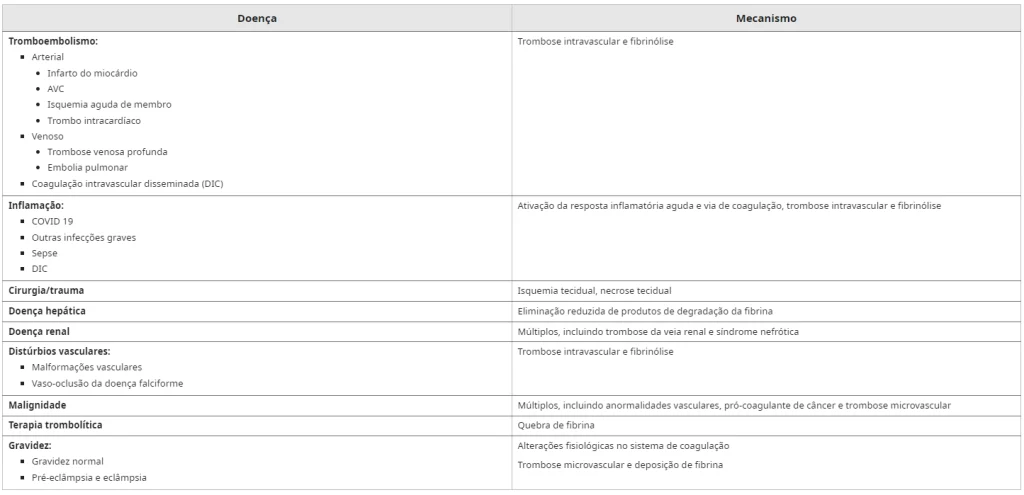
O tromboembolismo pulmonar (TEP), caracterizado pela obstrução das artérias pulmonares por coágulos sanguíneos, é uma condição potencialmente grave que requer atenção médica imediata.
A identificação precoce, estratificação de risco, escolha e manejo adequado das terapias anticoagulantes e, em casos selecionados, consideração de terapias trombolíticas ou intervenções invasivas, são elementos cruciais na melhoria do prognóstico e na redução de complicações associadas à tromboembolismo pulmonar.
Epidemiologia da tromboembolia pulmonar
O impacto da embolia pulmonar (EP) na população geral revela uma incidência variável ao longo do tempo. Enquanto estudos iniciais demonstraram um aumento significativo na detecção após a introdução de testes específicos na década de 1990, relatórios recentes indicam taxas mais estáveis.
Por exemplo, uma incidência de 0,38 por 1.000 pessoas-ano foi relatada, mantendo-se constante entre 2002 e 2012. Outro estudo, em 2019, mostrou uma taxa semelhante à de 2006, de 2,81 por 100.000.
Papel dos fatores demográficos na incidência de embolia pulmonar
Fatores demográficos desempenham um papel crucial na incidência de embolia pulmonar. É uma condição mais comum nos homens do que em mulheres, e o risco aumenta consideravelmente com a idade, especialmente após os 75 anos, atingindo mais de 500 por 100.000 nessa faixa etária.
Além disso, há evidências indicando que certos hábitos e condições podem influenciar na redução da incidência, como:
- uso de estatinas;
- exercícios regulares;
- baixo índice de massa corporal.
Taxa de mortalidade da embolia pulmonar
As repercussões da embolia pulmonar em termos de mortalidade são significativas. Nos Estados Unidos, estima-se que cerca de 100.000 mortes ocorram anualmente devido à embolia pulmonar, enquanto na Europa esse número chega a 300.000.
Muitas mortes ligadas a eventos tromboembólicos venosos ocorrem em hospitais sendo diagnosticadas durante a vida do paciente. No entanto, a real atribuição de mortes súbitas cardíacas à embolia pulmonar ainda é um desafio para os sistemas de saúde.
Apesar da redução observada nas mortes atribuídas à embolia pulmonar diagnosticada, estudos demonstram que a mortalidade global ainda é significativa, com taxas de mortalidade em 30 dias e 1 ano em torno de 4% e 13%, respectivamente. A letalidade aumenta consideravelmente com o avanço da idade.
Saiba também: Diagnóstico e tratamento da contusão pulmonar
Sinais e sintomas comuns do tromboembolismo pulmonar
A embolia pulmonar é conhecida por sua ampla gama de manifestações clínicas, que podem variar desde a ausência de sintomas até manifestações graves, como choque ou até mesmo parada cardíaca.
Embora a dispneia seja o sintoma mais comum, acompanhado frequentemente por dor torácica (nem sempre pleurítica), tosse e indícios de trombose venosa profunda, a hemoptise é uma ocorrência atípica.
Em casos graves de embolia pulmonar, os pacientes podem evoluir para:
- quadros de choque;
- arritmias;
- síncope.
Muitos pacientes, inclusive aqueles com embolia pulmonar considerável, podem ser assintomáticos ou manifestar apenas sintomas leves e inespecíficos. Por esse motivo, manter um elevado nível de suspeição clínica é crucial para evitar a perda de casos clinicamente relevantes.
A discussão aprofundada dos sinais e sintomas associados à embolia pulmonar é realizada separadamente para compreensão detalhada.
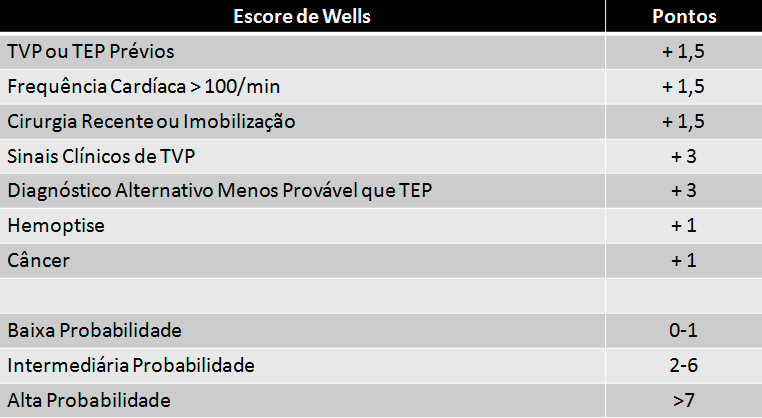
Critérios de Wells: estratificação de risco e classificação de gravidade
Os critérios de Wells são uma ferramenta de estratificação de risco utilizada para avaliar a probabilidade clínica de um paciente apresentar uma tromboembolia pulmonar.
Eles são aplicados para identificar pacientes com maior probabilidade de tromboembolismo pulmonar, auxiliando na decisão de realizar exames adicionais para confirmar ou descartar o diagnóstico. Os critérios consideram diversos sintomas, fatores de risco e achados clínicos.
Essa ferramenta é aplicada principalmente em pacientes com suspeita de tromboembolismo pulmonar, ajudando a guiar o médico na decisão de solicitar exames de imagem, como a tomografia computadorizada de tórax, para confirmar ou descartar o diagnóstico.
Segundo algumas referências, como Kline JA, Courtney DM, Kabrhel C, et al., a regra PERC pode ser usada na decisão de realizar ou não um D-dímero em um paciente com baixo risco de tromboembolismo pulmonar. Esta regra só é válida em pacientes com baixa probabilidade clínica de embolia pulmonar.
Pacientes com baixa probabilidade, conforme os critérios de Wells, podem ser submetidos a exames adicionais somente se houver outras razões clínicas significativas para suspeitar de tromboembolismo pulmonar.
Já os pacientes com pontuação intermediária ou alta serão provavelmente encaminhados para avaliação adicional, como exames de imagem, para confirmar ou descartar a presença de tromboembolia pulmonar.
Leia também: Avaliação ultrassonográfica na Insuficiência Respiratória Aguda com o Protocolo Blue
D-dímero é suficiente para confirmar o diagnóstico de embolia pulmonar?
O D-dímero isoladamente é um dado insuficiente para um diagnóstico de embolia pulmonar. No entanto, embora não possa confirmá-la, ela pode sim afastar o quadro, descartando a opção diagnóstica. Isso é justificado porque o D-dímero é um produto da quebra de um coágulo, liberado após a degradação da fibrina.
Níveis plasmáticos elevados de dímero D indicam que a coagulação foi ativada, formou-se um coágulo de fibrina e ocorreu degradação do coágulo pela plasmina.
Cenários para cada perfil de paciente
O tromboembolismo pulmonar não é a única opção diagnóstica em caso de um D-dímero alto. Níveis plasmáticos elevados de dímero D indicam que a coagulação foi ativada, formou-se um coágulo de fibrina e ocorreu degradação do coágulo pela plasmina.

Sendo assim, podemos considerar os seguintes cenários em cada perfil de paciente:
Baixo risco de tromboembolismo pulmonar + D-dímero < 500 ng/mL
Afastada definitivamente o tromboembolismo pulmonar, sem necessidade de exame ou teste adicional (mesmo em pacientes com tromboembolismo pulmonar anterior ou hospitalizados)
Baixo risco de tromboembolismo pulmonar + D-dímero > 500 ng/mL
Exame adicional necessário.
Risco intermediário (4-6 pontos no Score de Wells) + D-dímero < 500ng/mL
Afastada definitivamente diagnóstico de tromboembolismo pulmonar, sem necessidade de exame ou teste adicional
Alto risco + D-dímero < 500ng/mL
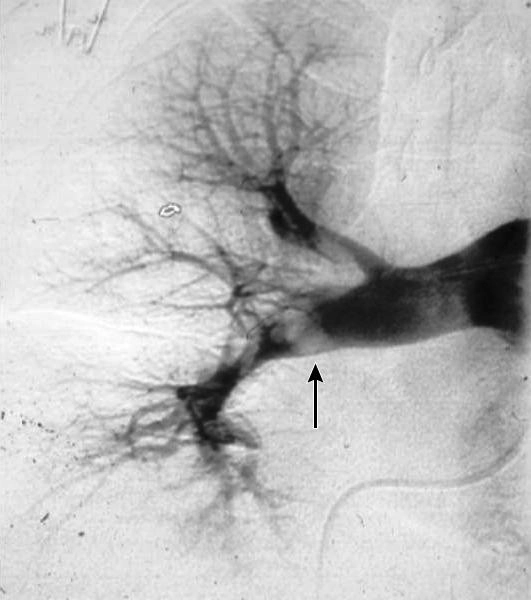
Embora esse cenário reduza a probabilidade de embolia pulmonar nesta população, não a reduz o suficiente para excluir o diagnóstico. Esses pacientes devem ser submetidos a diagnóstico por imagem, preferencialmente com angiografia pulmonar por tomografia computadorizada (APTC).
Entenda também: Avaliação ultrassonográfica pulmonar na intubação orotraqueal e na ventilação mecânica
Radiografia de tórax: devo solicitar na embolia pulmonar?
A radiografia de tórax é uma prática comum na avaliação inicial de pacientes suspeitos de tromboembolismo pulmonar, buscando possíveis causas alternativas aos sintomas do paciente.
Essa análise revela que alterações não específicas, como atelectasia ou derrame, são frequentes, porém é intrigante notar que em cerca de 12 a 22 por cento dos casos a radiografia mostra-se normal.
Além disso, esse exame ajuda a determinar a elegibilidade para procedimentos diagnósticos mais específicos, como a cintilografia de ventilação-perfusão. No entanto, caso uma angiografia pulmonar já esteja planejada, o raio-x do tórax não é necessário, mas costuma ser realizada na maioria dos pacientes com embolia pulmonar.
Terapia anticoagulante inicial e estratégias de dosagem
A terapia anticoagulante inicial é administrada o mais rápido possível para atingir rapidamente a anticoagulação terapêutica. No tratamento inicial do tromboembolismo pulmonar, a terapia anticoagulante desempenha um papel crucial na prevenção da propagação do coágulo e na redução do risco de complicações associadas.
Heparina de baixo peso molecular (HBPM) ou heparina não fracionada (HNF)
- Proporcionam, inicialmente, uma anticoagulação rápida.
- A heparina não fracionada (HNF) é administrada por infusão intravenosa contínua e requer monitoramento frequente do tempo de tromboplastina parcial ativada (TTPA);
- A heparina de baixo peso molecular (HBPM) é administrada por via subcutânea, oferece benefício na administração ambulatorial e requer menos monitoramento.
Transição para anticoagulação oral
Varfarina, rivaroxabana, apixabana e outros, são iniciados concomitantemente às heparinas não fracionadas e às heparinas de baixo peso molecular.
Duração e intensidade da terapia anticoagulante
- O tempo de tratamento depende da causa subjacente do tromboembolismo pulmonar e fatores de risco;
- Pacientes com tromboembolismo pulmonar provavelmente receberão anticoagulação por pelo menos três meses;
- Em situações de alto risco de sangramento, podem ser necessárias estratégias de dosagem mais cuidadosas ou até mesmo a interrupção temporária da terapia anticoagulante.
Durante o tratamento, é essencial monitorar a função renal, a contagem de plaquetas e outros fatores de coagulação, conforme necessário, para ajustar a dosagem do anticoagulante, especialmente em pacientes idosos ou com comorbidades.
Abordagens específicas de tratamento
Gestantes, pacientes com câncer ou aqueles com contraindicações específicas podem requerer estratégias anticoagulantes diferenciadas, exigindo uma abordagem individualizada.
Em pacientes com embolia pulmonar hemodinamicamente instáveis ou que se tornam instáveis devido à recorrência apesar da anticoagulação, sugerimos terapias mais agressivas (ou seja, terapias de reperfusão) do que a anticoagulação, incluindo o seguinte.
- Enoxaparina: 1mg/kg se duas vezes ao dia (preferencialmente) ou 1,5mg/kg se uma vez ao dia, especialmente em pacientes hospitalizados;
- Dalteparina: 200 unidades/kg se uma vez ao dia ou 100 unidades/kg duas vezes ao dia;
- Tinzaparina: 175 unidades/kg uma vez ao dia;
- Nadroparina: 171 unidades/kg uma vez ao dia ou 86 unidades/kg duas vezes ao dia.
Saiba também: Tudo que você precisa saber para ser aprovado na Prova de Título do CBR
Terapia trombolítica para o paciente com tromboembolismo pulmonar
Em pacientes com embolia pulmonar que apresentam instabilidade hemodinâmica ou têm um curso complicado, a terapia trombolítica sistêmica é uma abordagem terapêutica bem aceita.
É uma opção que pode ser administrada de forma mais rápida em comparação com métodos baseados em cateter. Se não houver contraindicações para esse tipo de trombólise e a necessidade de terapia de reperfusão for evidente, o paciente não deve aguardar a disponibilidade de um laboratório de cateterismo.
Além disso, em pacientes específicos (como aqueles com alto risco de sangramento ou aqueles que não respondem bem à trombólise sistêmica), a remoção direcionada de coágulos por cateter, com ou sem trombólise, também pode ser considerada.
As indicações, contraindicações, agentes utilizados, formas de administração e resultados tanto da trombólise sistêmica quanto da direcionada por cateter são analisados separadamente para uma compreensão mais detalhada.
Entenda também: Por que fazer uma especialização médica com o Cetrus?
Conheça os cursos de Radiologia e Diagnóstico por Imagem do Cetrus
Entenda mais sobre o tratamento da tromboembolia pulmonar com o Cetrus, centro médico referência em radiologia e diagnósticos por imagem. Descubra as melhores práticas clínicas, protocolos avançados e aprimore suas habilidades em exames por imagem.
Clique no botão abaixo e avance na carreira médica com os cursos de Radiologia e Diagnóstico por Imagem do Cetrus.
Referências
- Epidemiologia e patogênese da embolia pulmonar aguda em adultos. B. Taylor Thompson, MD. UpToDate.
- Apresentação clínica, avaliação e diagnóstico da adulta não grávida com suspeita de embolia pulmonar aguda. B. Taylor Thompson, MD. UpToDate.
- Tromboembolismo venoso: início da anticoagulação. Gregory YH Lip, MD, FRCPE, FESC, FACC. UpToDate.