Tudo que você precisa saber sobre a artrite psoriásica: desde as manifestações clínicas ao tratamento da doença. Acesse e confira!
A artrite psoriásica é uma doença inflamatória crônica que acomete articulações, tendões e enteses associada a psoríase. Faz parte do espectro das espondiloartrites e apresenta características mistas de artrite reumatoide (AR) e espondilite anquilosante.
Sua prevalência varia entre 0,3% e 1% na população geral, sendo diagnosticada em até 30% dos pacientes com psoríase cutânea. Clinicamente, a artrite psoriásica causa dor, rigidez e inchaço nas articulações, podendo levar à destruição articular, deformidades e incapacidade funcional.
Epidemiologia
A artrite psoriásica (APs) tem incidência e prevalência semelhantes entre homens e mulheres. Em relação à prevalência entre os pacientes com diagnóstico de psoríase, tem-se que variam entre 14 a 31 por cento.
De forma geral, a gravidade da psoríase não está relacionada com o desenvolvimento articular. Muitos pacientes com APs grave têm poucas manifestações cutâneas, enquanto outros pacientes apresentam psoríase cutânea grave e não têm doença articular ou apenas inflamação articular mínima.
Na maioria dos casos de artrite psoriásica (APs), a psoríase aparece antes da artrite, com um intervalo médio de sete a oito anos entre os diagnósticos. No entanto, em 7 a 15% dos pacientes, a artrite surge primeiro (sendo que a psoríase pode estar presente, mas não diagnosticada). Em cerca de 15% dos casos, ambos os sintomas aparecem ao mesmo tempo.
Leia mais: Doenças reumáticas: potencial da ultrassonografia no diagnóstico
Etiologia da artrite psoriásica
A etiologia da artrite psoriásica envolve uma interação complexa entre fatores genéticos, imunológicos e ambientais. Aproximadamente 40% dos pacientes têm histórico familiar da doença. Polimorfismos nos genes HLA-B27, HLA-Cw6 e outros estão associados ao risco aumentado.
Fatores ambientais como trauma físico (fenômeno de Koebner), infecções e estresse emocional também são considerados desencadeantes. A microbiota intestinal e o tabagismo podem influenciar a resposta imune.
Fisiopatologia
A artrite psoriásica é mediada pela ativação do sistema imunológico inato e adaptativo, resultando em inflamação nas articulações e pele. Células T helper (Th17 e Th1) e citocinas pró-inflamatórias, como TNF-α, IL-17 e IL-23, desempenham um papel central na patogênese, promovendo a inflamação e o remodelamento tecidual.
A inflamação sinovial leva à degradação da cartilagem e osso subcondral, enquanto a inflamação nas enteses causa dor e espessamento ósseo.
Classificação e subtipos da artrite psoriásica
A APs é classificada segundo os critérios CASPAR (ClASsification criteria for Psoriatic ARthritis), baseados na presença de psoríase, dactilite, entesopatia, fator reumatoide negativo e alterações radiológicas. Os subtipos clínicos incluem:
- Artrite periférica predominantemente oligoarticular (afetando menos de 5 articulações),
- Poliartrite simétrica (semelhante à AR),
- Artrite predominantemente axial (envolvimento da coluna e articulações sacroilíacas),
- Artrite mutilante (forma grave e destrutiva, com encurtamento ósseo e deformidades),
- Dactilite (inflamação dos dedos das mãos ou pés, conhecido como “dedos em salsicha”).
Manifestações clínicas
A artrite psoriásica apresenta grande heterogeneidade em termos de áreas afetadas, gravidade e evolução da doença. Cerca de 65% dos pacientes têm múltiplos domínios comprometidos, com 33% afetando três ou mais áreas. A gravidade varia de leve a grave, podendo resultar em danos articulares significativos e perda de funcionalidade, frequentemente associada a comorbidades.
Os principais domínios afetados incluem:
- Articulações periféricas
- Esqueleto axial
- Pele e unhas
- Enteses
- Dactilite.
Os pacientes geralmente experimentam dor, rigidez nas articulações e fadiga, sendo que metade apresenta rigidez matinal por mais de 30 minutos. Aproximadamente 70% têm histórico de psoríase.
Comparados a outras artrites inflamatórias, pacientes com artrite psoriásica podem ter menos sensibilidade articular, o que pode levar a deformidades sem dor significativa. Anquilose também pode ocorrer nas articulações periféricas, além da coluna.
Abaixo apresentaremos as principais manifestações clínicas encontradas.
Manifestações conjuntas da artrite psoriásica
As manifestações clínicas conjuntas podem seguir padrões de artrite ou de doenças periarticulares.
No caso de padrões de artrite, os acometimentos podem envolver articulações periféricas, axiais ou ambas. São, de forma geral, poliartrite. Entesite, tenossinovite e dactilite também estão comumente presentes em combinações que variam amplamente de paciente para paciente.
Os padrões clínicas de artrite mais comumente achados são:
- Artrite distal, caracterizada pelo envolvimento das articulações DIP (envolvimento articular distal)

- Oligoartrite assimétrica, na qual menos de cinco articulações pequenas e/ou grandes são afetadas em uma distribuição assimétrica
- Poliartrite simétrica, semelhante e, às vezes, indistinguível da artrite reumatóide
- Artrite mutilante, caracterizada por artrite deformante e destrutiva
- SpA, incluindo sacroileíte e espondilite.
Já no caso das doenças periarticulares, temos:
- Entesites: inflamação no local da inserção dos tendões, ligamentos e membrana sinovial no osso. A tendinite subclínica do calcâneo, detectada por ultrassonografia, é mais comum em pessoas com psoríase do que em pessoas saudáveis
- Tenossinovite: dos tendões flexores das mãos, do extensor ulnar do carpo e dos tendões tibial posterior e fibular longo dos pés são frequentemente envolvidas.
- Dactilite: caracterizada por inchaço difuso de um dedo inteiro da mão ou do pé, frequentemente denominado “dígito em salsicha”

Lesões ungueais
As características da psoríase que afetam o leito ungueal e a matriz ungueal incluem:
- Fossetas ungueais;
- Pits, que são depressões nitidamente definidas na placa causadas pela queda de células da placa ungueal;
- Onicólise;
- Hiperceratose do leito ungueal;
- Hemorragias em estilhaços.
Outras manifestações clínicas da artrite psoriásica
Além dos achados já apresentados, podemos ainda nos deparar com inchaço das mãos ou pés com edema depressivo. Temos ainda a presença em alguns pacientes de inflamação ocular, incluindo uveíte e conjuntivite.
Diagnóstico da artrite psoriásica
O diagnóstico é clínico, apoiado por exames laboratoriais e de imagem. Os critérios CASPAR são amplamente utilizados. Além disso, diferenciar a artrite psoriásica de outras condições, como artrite reumatóide e gota, é fundamental.
Histórica clínica e o exame físico da artrite psoriásica
Na anamnese, é importante ter um foco em doenças de pele, descrição das articulações afetadas, sintomas de inflamação nos tendões ou dedos inchados, problemas oculares, dor lombar de caráter inflamatório, além de histórico de gota ou cálculos renais, resposta a tratamentos anteriores, uso de medicamentos (como diuréticos, que podem predispor à gota) e histórico familiar de psoríase ou artrite.
É importante lembrar que em alguns casos, algumas características podem indicar artrite psoriásica mesmo sem a presença de psoríase evidente:
- Inflamação em áreas de inserção de tendões, como epicôndilos e tendão de Aquiles;
- Envolvimento de articulações distais;
- Distribuição assimétrica das articulações afetadas;
- Lesões nas unhas (como onicólise) ou placas psoriáticas ocultas (no couro cabeludo, região glútea ou umbigo);
- Dactilite;
- Histórico familiar de psoríase;
- Presença do antígeno HLA-C*06 (associado à APs);
- Deformidades severas (mutilans)
- Envolvimento tanto das articulações periféricas quanto da coluna.
No exame físico, observam-se dor, sensibilidade articular e derrames, geralmente de forma assimétrica. Articulações interfalângicas distais e a coluna são afetadas em 40 a 50% dos casos.
Achados laboratoriais
Os exames laboratoriais podem mostrar elevação de marcadores inflamatórios (PCR, VHS) e ausência de fator reumatoide e anticorpos anti-CCP, o que ajuda a excluir AR. Deve-se solicitar ainda:
- Hemograma completo;
- Creatinina;
- Ácido úrico;
- FAN.
Caso o paciente apresente psoríase e tenha artrite ou em pacientes com suspeitas de artrite psoriásica sem lesões cutâneas, solicita-se o teste HLA-B27.
Exames complementares no diagnóstico da artrite psoriásica
Exames de imagem, como radiografias, podem revelar erosões ósseas e neoformação óssea, enquanto a ultrassonografia e a ressonância magnética detectam entesites e sinovites em fases precoces.
- Radiografia: coexistência de erosões ósseas e com novas formações ósseas em uma mesma articulação. Além disso, presença de periostite fofa, lise das falanges terminais e fusões articulares.
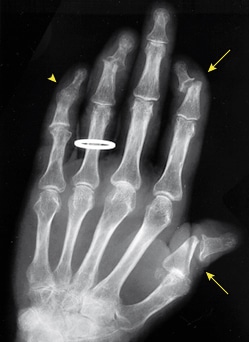
- Ultrassonografia: Detecta inflamação sinovial e alterações nas enteses.
- Ressonância Magnética: Para casos mais complexos, revela inflamação em tecidos moles e ossos.
- Capilaroscopia: Útil para avaliar o envolvimento vascular.
Diagnósticos diferenciais da artrite psoriásica
- Artrite Reumatoide (AR): A AR é simétrica e afeta principalmente articulações pequenas, sem a formação de novo osso observada na APs. As erosões são mais proeminentes na AR, e o envolvimento axial é raro.
- Espondilite Anquilosante (EA): A EA tem um envolvimento axial predominante, com fusão das articulações sacroilíacas e espinha. Embora ambas as condições possam envolver entesites, a EA não apresenta as alterações destrutivas das falanges ou dactilite vistas na APs.
- Gota: A gota pode causar erosões ósseas e inflamação intensa, mas geralmente está associada à deposição de cristais de ácido úrico e acomete principalmente articulações como o hálux (dedo grande do pé). Não há formação de novo osso ou envolvimento axial típico.
- Artrite Reativa: Pode apresentar dactilite e entesite, semelhantes à APs, mas costuma estar associada a uma infecção gastrointestinal ou urogenital prévia. As lesões cutâneas são diferentes, sem as placas psoriáticas típicas.
- Osteoartrite Erosiva: Essa forma de osteoartrite pode causar erosões e deformidades, especialmente nas articulações interfalângicas distais, mas não há inflamação sistêmica ou dactilite. As deformidades “lápis em copo” também são ausentes.
Manejo e tratamento
O manejo da artrite psoriásica visa controlar a inflamação, aliviar sintomas e prevenir a progressão da doença. Temos as terapias não medicamentosas e as terapias medicamentosas, estas vão variar de acordo com a sintomatologia do paciente.
De forma geral, todos os pacientes devem realizar um tratamento não-medicamentoso, multidisciplinar, no qual consiste o abandono do tabagismo, controle do álcool, prática de exercício físico e perda de peso.
No caso do paciente sintomático, em atividade de doença, o tratamento consiste em uso de Anti-inflamatórios não esteróides (AINE); glicocorticoides; injeções de glicocorticóides locais. Eles aliviam sintomas leves e moderados e são utilizados em curta duração para controle de surtos.
Temos ainda os imunossupressores, uns modificadores do curso da doença sintéticos (MMCDs) e os medicamentos modificadores do curso da doença biológicos (MMCDbio) que geralmente não são indicados em casos refratários ou com envolvimento axial.
MMCDs são as ciclosporina, metotrexato, sulfassalazina, leflunomida. Já os MMCDbios, podemos dividir em Inibidor do fator de necrose tumoral (Anti-TNF) que são adalimumabe, certolizumabe pegol, etanercepte, golimumabe e infliximabe; e em Inibidor de citocina anti-interleucina (anti-IL17), que são a secuquinumabe.
Curso intensivo em Ultrassonografia em Reumatologia
Para aqueles interessados em aprofundar seus conhecimentos na avaliação e diagnóstico de doenças reumatológicas por imagem, recomendo o Curso Intensivo em Ultrassonografia em Reumatologia do Cetrus, que oferece treinamento especializado em técnicas de imagem, com foco na identificação de entesites, sinovites e outras alterações articulares, essenciais para o manejo de condições como a artrite psoriásica.
Referências
- BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Secretaria de Ciências, Tecnologia e insumos estratégicos. Aprova o Protocolo Clínico e Diretrizes Terapêuticas da Artrite Psoríaca. Portaria Conjunta n°16, de 17 de novembro de 2020.
- GLADMAN, D.D.; RITCHILIN, C. Clinical manifestations and diagnosis of psoriatic arthritis. Uptodate, 2024.
- GLADMAN, D.D.; ORBAI, A.M. Treatment of psoriatic arthritis. Uptodate, 2024.
- Ogdie, A., & Weiss, P. (2015). The Epidemiology of Psoriatic Arthritis. Rheumatic Disease Clinics of North America, 41(4), 545-568.
- Ritchlin, C. T., Colbert, R. A., & Gladman, D. D. (2017). Psoriatic Arthritis. New England Journal of Medicine, 376(10), 957-970.