Saiba mais sobre a icterícia, desde sua fisiopatologia, etiologias, formas de investigação e manejo.
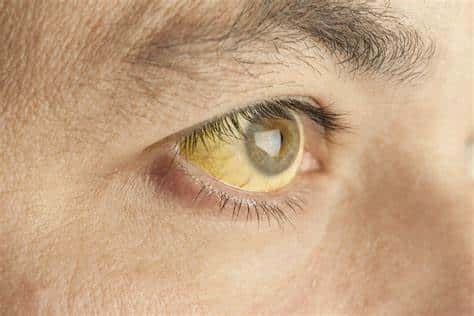
A icterícia é definida como a coloração amarelada da pele, esclera e mucosas, resultante da deposição de bilirrubina nos tecidos. Esse sinal clínico reflete, em geral, uma disfunção no metabolismo da bilirrubina, desde a sua produção até a excreção. A icterícia não é uma doença em si, mas um indicativo de alterações subjacentes, frequentemente relacionadas ao fígado, sistema biliar ou hemólise aumentada.
Epidemiologia da icterícia
A icterícia ocorre em diversas faixas etárias e pode ser causada por diferentes etiologias em cada grupo:
- Neonatal: A icterícia é extremamente comum em recém-nascidos, ocorrendo em aproximadamente 60-80% dos neonatos a termo e quase todos os prematuros. Essa prevalência se deve à imaturidade do sistema hepático e à incapacidade de metabolizar adequadamente a bilirrubina. Embora seja frequente, nem toda icterícia neonatal é patológica. A icterícia fisiológica ocorre em torno de 2 a 4 dias após o nascimento e, geralmente, se resolve espontaneamente, enquanto formas patológicas podem surgir em decorrência de hemólise, incompatibilidades sanguíneas ou disfunções hepáticas.
- Adultos: A prevalência de icterícia em adultos é menor comparada à neonatologia. Nos adultos, a icterícia é frequentemente um sinal de doenças hepáticas, obstruções biliares ou hemólise. Causas comuns incluem hepatites virais, cirrose, cálculos biliares e neoplasias. A icterícia em adultos pode indicar doenças graves e muitas vezes requer investigação urgente.
- Idosos: A prevalência de icterícia aumenta em idosos devido à maior incidência de doenças crônicas hepáticas e biliares. Doenças como cirrose, colelitíase, e neoplasias, especialmente câncer pancreático ou colangiocarcinoma, são causas comuns de icterícia nessa faixa etária. Além disso, o uso crônico de medicamentos que afetam o fígado ou sistema biliar pode contribuir.
Fisiopatologia da Icterícia
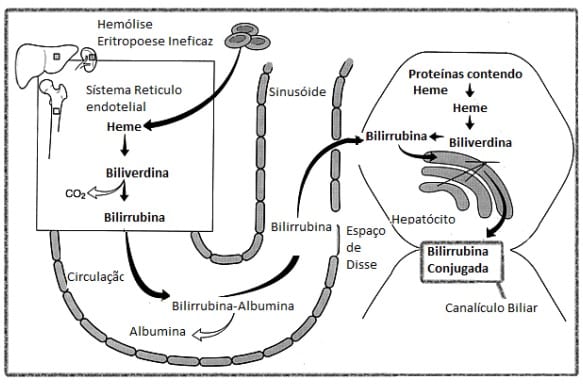
A icterícia resulta de um desequilíbrio de algum ponto do metabolismo da bilirrubina. Esta, por sua vez, é um subproduto da degradação do grupo heme, encontrado principalmente na hemoglobina das hemácias.
A formação de bilirrubina é dividida em três etapas principais: produção, conjugação hepática e excreção.
Produção
A maior parte da bilirrubina é formada a partir da destruição de hemácias senescentes no baço e no sistema reticuloendotelial. Inicialmente, é produzida na forma indireta ou não conjugada, que é lipossolúvel e, portanto, não pode ser excretada pelos rins.
Conjugação hepática
A bilirrubina não conjugada (indireta), lipossolúvel, é transportada pela albumina até o fígado, onde é conjugada com ácido glicurônico pela enzima UDP-glicuroniltransferase. Esse processo converte a bilirrubina em uma forma direta ou conjugada, que é hidrossolúvel e, portanto, excretável.
Excreção
A bilirrubina conjugada é secretada na bile e excretada pelo trato gastrointestinal, onde é convertida pelas bactérias intestinais em urobilinogênio e outros compostos. Uma parte do urobilinogênio é reabsorvida e excretada pelos rins, enquanto o restante é eliminado nas fezes.
O valor normal da bilirrubina total é de 0,2 a 1,0 mg/dL, a bilirrubina conjugada 0,1 a 0,3mg/dL e a bilirrubina não-conjugada 0,2 a 0,8 mg/dL.
A icterícia ocorre quando a bilirrubina ultrapassa valores séricos normais, geralmente acima de 2,5 a 3 mg/dL. A hiperbilirrubinemia e a icterícia podem ocorrer através do aumento da produção de bilirrubina ou através da diminuição da depuração da bilirrubina.
Dependendo da origem do distúrbio no metabolismo da bilirrubina, a icterícia pode ser classificada em três grandes categorias: icterícia pré-hepática, hepática e pós-hepática, as quais abordaremos abaixo.
Classificação da icterícia
A icterícia pode ser classificada em três categorias, que ajudam a realizar o raciocínio clínico e investigar a sua etiologia. São elas:
- Icterícia pré-hepática: Resulta de um aumento na produção de bilirrubina, geralmente devido à hemólise excessiva. Aqui, predomina a bilirrubina não conjugada.
- Hepática: Ocorre quando há disfunção hepática que afeta tanto a captação quanto a conjugação da bilirrubina, levando ao acúmulo de bilirrubina não conjugada ou conjugada, ou ambas.
- Icterícia pós-hepática: Caracteriza-se pela obstrução da excreção da bile, geralmente no ducto biliar, resultando em acúmulo de bilirrubina conjugada.
Principais etiologias causadoras de icterícia
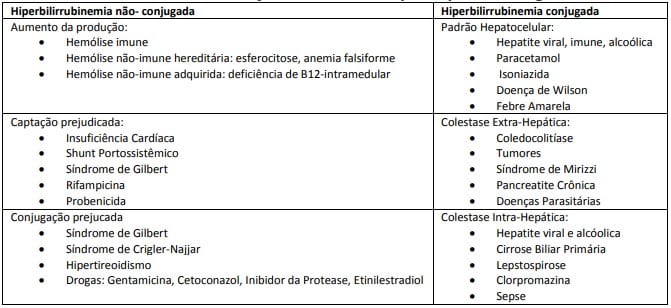
A etiologia da icterícia também está relacionada com o local de comprometimento da produção, conjugação e excreção da bilirrubina. De forma geral, a hiperbilirrubinemia não-conjugada ocorre por aumento da produção, captação e conjugação prejudicadas da bilirrubina e a hiperbilirrubinemia conjugada é decorrente de lesões hepatocelulares ou por obstrução intra ou extra-hepáticas.
Pensando nas causas pré-hepáticas, a principal etiologia é a hemólise. Os dois principais grupos são as anemias hemolíticas, como hereditárias (esferocitose hereditária e deficiência de G6PD), ou as adquiridas, como a anemia hemolítica autoimune.
Já a principal causa da icterícia hepática é a disfunção hepatocelular, que pode ser ocasionada pelas hepatites viriais, doença alcoólica do fígado, cirrose hepática e ainda temos as síndromes genéticas, como a doença de Gilbert, uma condição benigna que resulta em leve hiperbilirrubinemia não conjugada devido à deficiência parcial de UDP-glicuroniltransferase.
As causas da icterícia pós-hepática devem-se à obstrução do fluxo biliar, que provoca um acúmulo de bilirrubina conjugada. As principais causas obstrutivas são:
- Colelitíase: Cálculos biliares que obstruem o ducto colédoco.
- Colangite: Inflamação dos ductos biliares, frequentemente associada à infecção bacteriana secundária à obstrução.
- Tumores: Neoplasias da cabeça do pâncreas, colangiocarcinoma e tumores da vesícula biliar podem comprimir ou invadir os ductos biliares.
- Estenoses biliares: Pós-cirúrgicas ou pós-traumáticas, são causas comuns de icterícia obstrutiva.
Icterícia neonatal
A hiperbilirrubinemia neonatal benigna, também conhecida como “icterícia fisiológica”, é um aumento temporário e normal nos níveis de bilirrubina que ocorre na maioria dos recém-nascidos, geralmente resolvendo-se com alimentação adequada. Ela é resultante da imaturidade do fígado em processar bilirrubina.
Entretanto, algumas vezes, a hiperbilirrubinemia neonatal pode ser grave. Para isso, deve-se utilizar alguns critérios de níveis de bilirrubina sérica total (TSB):
- Hiperbilirrubinemia grave: TSB superior a 25 mg/dL (428 micromol/L).
- Hiperbilirrubinemia extrema ou perigosa: TSB igual ou superior a 30 mg/dL (513 micromol/L).
Isso é importante porque, neonatos com hiperbilirrubinemia grave correm risco de desenvolver distúrbios neurológicos induzidos por bilirrubina. Estas incluem desde a encefalopatia bilirrubínica aguda (ABE) e crônica (CBE) até disfunções neurológicas mais sutis.
Investigação diagnóstica
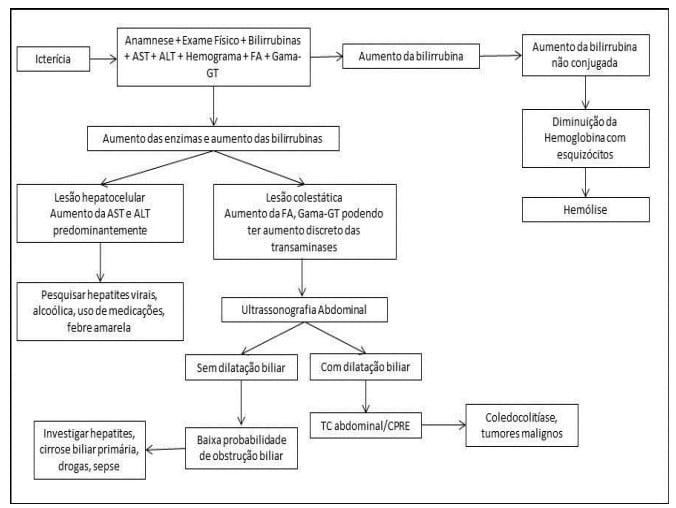
O diagnóstico da icterícia requer uma abordagem sistemática, incluindo uma anamnese detalhada, exame físico, exames laboratoriais e, frequentemente, exames de imagem. É importante que se realize a distinção entre os diferentes tipos de icterícia para direcionar a suspeita diagnóstica.
Anamnese e exame físico da icterícia
A história clínica é crucial para diferenciar as causas de icterícia. O início e a progressão do aparecimento do sinal é importante. Uma mudança de coloração súbita pode sugerir hepatite viral ou obstrução biliar aguda, enquanto a icterícia crônica pode ser indicativa de cirrose ou doenças metabólicas.
Os sintomas associados também ajudam a montar o raciocínio clínico. Febre, dor abdominal, perda de peso, alterações de cor nas fezes (colúria ou acolia) e prurido são pistas clínicas importantes.
Deve-se questionar sobre uso de medicamentos e substâncias tóxicas. Fármacos hepatotóxicos, chás, álcool e substâncias como paracetamol em doses excessivas são causas conhecidas de disfunção hepática.
Doenças metabólicas hereditárias, como a síndrome de Gilbert e a síndrome de Crigler-Najjar, podem causar icterícia crônica. Assim, deve-se questionar sobre história familiar e se o paciente já apresentou os sinais e sintomas anteriormente.
No exame físico é importante observar o grau de icterícia e pesquisar os estigmas de problemas hepáticos, como:
- Telangiectasias
- Eritema palmar
- Ginecomastias em homens
- Flapping
- Prurido
- Palpação de visceromegalias.
Além disso, observar se paciente está febril, se possui calafrios, dor abdominal. Podemos observar se a vesícula biliar é palpável (Sinal de Courvoisier-Terrier).
Exames complementares
Os exames laboratoriais que podemos solicitar são:
O objetivo de solicitar exames laboratoriais é para definir se a hiperbilirrubinemia é de origem pré-hepática, hepática ou pós-hepática.
- Bilirrubina sérica total e frações: Diferencia entre a bilirrubina conjugada e não conjugada, auxiliando na classificação da icterícia. O aumento da bilirrubina não conjugada e a detecção da diminuição da hemoglobina no hemograma sugere hemólise.
- Hemograma: Importante para avaliar a presença de anemia hemolítica, o que pode sugerir uma causa pré-hepática.
- Função hepática: Enzimas como ALT (alanina aminotransferase) e AST (aspartato aminotransferase) indicam lesão hepatocelular. A fosfatase alcalina (FA) e a gama-glutamiltransferase (GGT) são marcadores úteis para avaliar a colestase.
- O aumento da bilirrubina conjugada sugere ou lesão hepatocelular ou lesão colestática. O aumento das transaminases indica lesão hepática.
- Tempo de protrombina (TP), NRI, albumina e proteínas totais: Indicadores de função hepática, uma vez que o fígado é responsável pela síntese de fatores de coagulação dependentes de vitamina K.
Exames de imagem:
A solicitação de exames de imagem mostra-se importante na suspeita de doenças obstrutivas como na coledocolitíase, neoplasia de cabeça de pâncreas, colangiocarcinoma, neoplasia periampular e neoplasia de vesícula biliar.
- Ultrassonografia abdominal e de vias biliares: Primeira linha para avaliação de obstrução biliar, permite detectar dilatações do trato biliar e a presença de cálculos.
- Tomografia computadorizada com contraste de abdome (TC): visualiza adequadamente o pâncreas, o fígado e a pelve extra-hepática. Deve-se realizar em pacientes com baixa probabilidade de obstrução por cálculos.
- Colangiopancreatografia endoscópica retrógrada (CPRE): permite a visualização direta da árvore biliar e ductos pancreáticos e é o procedimento de escolha quando suspeitamos de coledocolitíase.
- Colangiopancreatografia por ressonância magnética (CPRM): Técnica específica para visualizar as vias biliares e diagnosticar obstruções ou estenoses.
Biópsia hepática
Em casos de diagnóstico inconclusivo, a biópsia hepática pode ser necessária para avaliar doenças hepáticas crônicas, como cirrose ou hepatite autoimune.
Tratamento da icterícia
O tratamento da icterícia depende da sua causa subjacente. Deve-se direcionar para a correção da patologia primária.
Icterícia pré-hepática
O manejo das anemias hemolíticas hereditárias inclui esplenectomia em casos selecionados, enquanto as anemias hemolíticas autoimunes podem ser tratadas com corticosteróides e, eventualmente, imunossupressores.
Em casos de hemólise secundária a infecções ou medicamentos, o tratamento envolve a eliminação da causa precipitante.
Icterícia hepática
A hepatite viral aguda geralmente é autolimitada, mas em casos de hepatite B e C crônicas, antivirais específicos podem ser indicados.
No caso de pacientes com doença hepática alcoólica, deve-se incentivar a cessar o consumo de álcool e podem se beneficiar de suporte nutricional e farmacológico.
Casos de cirrose hepática avançada podem requerer transplante hepático.
Icterícia pós-hepática
A obstrução biliar causada por cálculos biliares pode ser resolvida por meio de colangiopancreatografia retrógrada endoscópica (CPRE), com a remoção dos cálculos.
Tumores e estenoses biliares podem necessitar de intervenção cirúrgica ou radiológica, como colocação de stents biliares ou ressecção tumoral.
Em casos de colangite, o tratamento inclui antibióticos e, frequentemente, descompressão do ducto biliar obstruído.
Complicações
As complicações da icterícia dependem da causa subjacente e da demora no tratamento. As principais delas documentadas na literatura, apesar de raras, são:
- Encefalopatia bilirrubínica (kernicterus): Ocorre em neonatos com níveis muito altos de bilirrubina não conjugada, levando a danos neurológicos permanentes.
- Insuficiência hepática: Resultante de hepatites fulminantes ou cirrose.
- Sépsis biliar: Causada por obstruções do ducto biliar que evoluem para infecção.
- Pancreatite: Em casos de cálculos biliares que impactam a via pancreática.
Hepatopatias são cada vez mais comuns – A importância do US no diagnóstico
Curso intensivo em ultrassonografia em medicina interna
O Cetrus oferece um Curso Intensivo em Ultrassonografia em Medicina Interna, especialmente projetado para médicos que buscam aprimorar suas habilidades diagnósticas e ganhar confiança no uso da ultrassonografia.
Inscreva-se no Curso Intensivo em Ultrassonografia em Medicina Interna do Cetrus e eleve seu nível de atendimento com diagnósticos precisos e rápidos:
Referências
- MUNHOZ, B.Z. et al. Investigação de Icterícia. Disponível aqui.
- ROY-CHOWDHURY, N.; ROY-CHOWDHURY, J. Diagnostic approach to the adult with jaundice or asymptomatic hyperbilirubinemia. Uptodate, 2024.
- ROY-CHOWDHURY, N.; ROY-CHOWDHURY, J. Classification and causes of jaundice or asymptomatic hyperbilirubinemia. Uptodate, 2024.
- WONG, R.J.; BHUTANI, V.K. Unconjugated hyperbilirubinemia in neonates: Risk factors, clinical manifestations, and neurologic complications. Uptodate, 2024.