Os achados endoscópicos no esôfago representam uma ferramenta essencial para o diagnóstico e acompanhamento de diversas condições que acometem o trato digestivo superior.
A endoscopia possibilita a avaliação direta da mucosa esofágica, permitindo identificar alterações inflamatórias, infecciosas, neoplásicas e estruturais, além de diferenciar lesões com características semelhantes, mas de etiologias distintas.
Anatomia endoscópica normal
O esôfago é um órgão tubular com cerca de 25 cm de comprimento e aproximadamente 2 cm de diâmetro, responsável por conectar a faringe ao estômago. Sua parede é composta por quatro camadas: mucosa, submucosa, muscular própria e adventícia.
A mucosa apresenta epitélio escamoso estratificado não queratinizado, que transita para epitélio colunar simples na junção esofagogástrica (JEG), local conhecido como “linha Z”, visível endoscopicamente como uma demarcação em zigue-zague entre a mucosa esofágica, de coloração mais clara, e a gástrica, mais avermelhada.
A submucosa é formada por tecido conjuntivo denso com fibras colágenas e elásticas, além de abrigar vasos e plexos nervosos. A muscular própria organiza-se em camadas circular e longitudinal, responsáveis pela motilidade esofágica. Externamente, o esôfago é recoberto por adventícia, sem uma camada serosa, o que favorece a disseminação de processos infecciosos e neoplásicos.
Topograficamente, o esôfago percorre o mediastino, em íntima relação com estruturas como traqueia, aorta, brônquios principais e átrio esquerdo, cujas posições podem influenciar seu contorno e calibre observados na endoscopia.
Lesões inflamatórias
Esofagite de refluxo
A esofagite de refluxo, manifestação da doença do refluxo gastroesofágico (DRGE), caracteriza-se por lesões da mucosa esofágica causadas pelo refluxo ácido. A gravidade das alterações endoscópicas é determinada pela extensão e tamanho das erosões ou úlceras.
Dessa forma, segundo a classificação de Los Angeles (LA):
- Grau A: uma ou mais erosões ≤5 mm, limitadas a duas pregas mucosas;
- Grau B: erosões >5 mm, ainda sem ultrapassar duas pregas;
- Grau C: erosões que estendem-se além de duas pregas, mas envolvem <75% da circunferência esofágica;
- Grau D: erosões envolvendo ≥75% da circunferência esofágica.



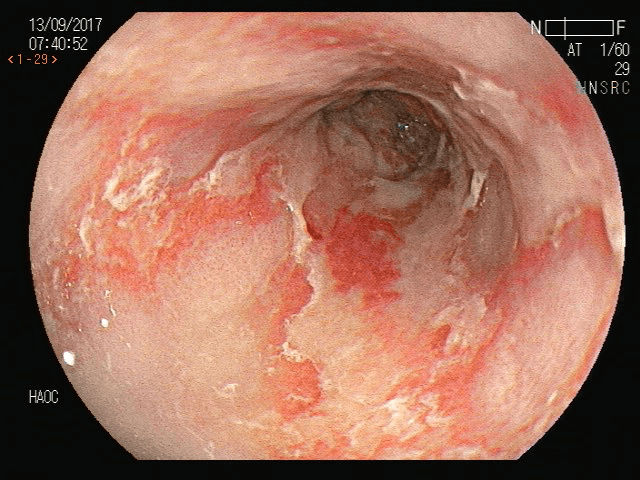
Esofagite por Candida
A esofagite por Candida é a forma mais frequente de esofagite infecciosa, ocorrendo principalmente em pacientes imunocomprometidos.
Endoscopicamente, a doença manifesta-se como múltiplas placas ou pseudomembranas brancas aderidas à mucosa esofágica, sendo frequentemente considerado diagnóstico definitivo em contexto clínico apropriado. Além disso, essas lesões podem variar em extensão e se distribuir ao longo do esôfago, frequentemente com áreas de mucosa subjacente eritematosa ou inflamada.
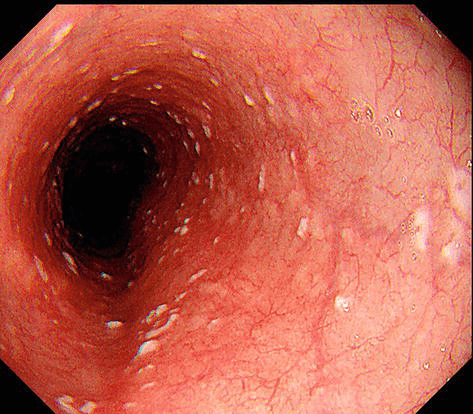
Esofagite descamativa (esfoliativa)
A esofagite descamativa apresenta-se endoscopicamente com placas ou membranas aderidas à mucosa esofágica, correspondentes a epitélio escamoso superficial necrótico. Ademais, essas lesões podem formar cilindros ou fragmentos descamados no lúmen do esôfago, podendo causar obstrução parcial em alguns casos.
Por fim, os achados endoscópicos estão frequentemente associados a áreas de mucosa eritematosa ou inflamada, e a extensão das lesões pode variar de pequenas placas isoladas a extensas membranas que revestem o esôfago.
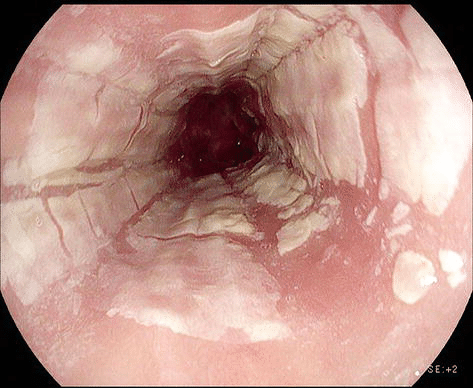
Esofagite eosinofílica
A esofagite eosinofílica (EoE) é uma doença inflamatória crônica imunomediada do esôfago, associada principalmente a disfunção esofágica, como vômitos, disfagia e dificuldades alimentares.
Endoscopicamente, caracteriza-se por alterações distintas na mucosa esofágica, incluindo:
- Sulcos: linhas verticais na mucosa;
- Anéis concêntricos: também chamados de “esôfago em anel”;
- Placas ou exsudatos brancos aderidos à mucosa;
- Edema da mucosa;
- Estenoses ou estreitamentos luminais que podem interferir na passagem de alimentos.
Todavia, o diagnóstico definitivo requer biópsia endoscópica, com recomendação de pelo menos seis amostras, sendo considerado positivo quando há 15 ou mais eosinófilos por campo de alta potência na área mais afetada.
Leia também “Esofagite Eosinofílica: diagnóstico e manejo“!

Lesões neoplásicas
Displasia escamosa esofágica
A displasia escamosa esofágica, precursora do carcinoma espinocelular, pode ser identificada por técnicas endoscópicas avançadas. Entre os métodos mais utilizados, destacam-se a cromoendoscopia com iodo de Lugol e a endoscopia com imagem de banda estreita.
O Lugol cora o epitélio escamoso normal e, portanto, áreas displásicas ou neoplásicas não retêm a solução, originando zonas não coradas, muitas vezes acompanhadas do “sinal de cor rosa”, ou seja, um rápido retorno ao aspecto avermelhado da mucosa.
A endoscopia com imagem de banda estreita, por sua vez, permite visualizar vasos capilares dilatados, irregulares ou avasculares, indicando perda da arquitetura epitelial típica.
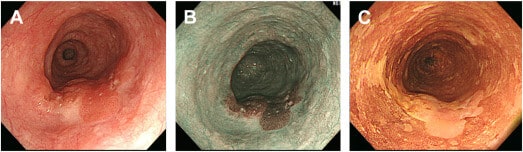
Carcinoma de células escamosas
O carcinoma de células escamosas de esôfago é a forma mais comum de câncer esofágico globalmente, especialmente prevalente na Ásia e na África. Endoscopicamente, a avaliação da profundidade de infiltração tumoral é fundamental, pois está diretamente associada ao risco de metástase linfonodal.
Dessa forma, a Sociedade Esofágica do Japão utiliza a classificação dos microvasos intrapapilares para prever a profundidade de invasão:
- Tipo A: microvasos normais ou levemente irregulares, indicando epitélio normal, inflamação ou neoplasia intraepitelial de baixo grau;
- Tipo B1: microvasos com formações em alça, correspondendo a invasão limitada ao epitélio ou lâmina própria mucosa;
- Tipo B2: vasos irregulares sem alças, sugerindo invasão da muscular da mucosa ou submucosa superficial;
- Tipo B3: vasos altamente dilatados, associados à invasão submucosa profunda ou mais.
Endoscopicamente, as lesões podem apresentar-se como áreas elevadas, ulceradas ou nodulares, com alterações da microvasculatura visíveis em magnificação.
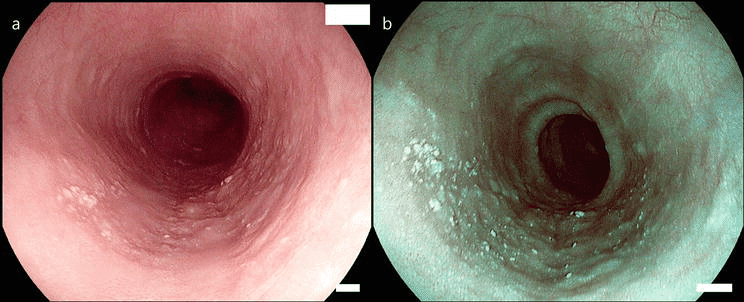
Esôfago de Barrett
O esôfago de Barrett (BE) caracteriza-se pela substituição do epitélio escamoso normal por epitélio colunar especializado com células caliciformes, geralmente identificado endoscopicamente como mucosa de coloração salmão proximal à junção gastroesofágica (GEJ). Além disso, classifica-se com base no comprimento do segmento em segmento curto (<3 cm) e segmento longo (≥3 cm).
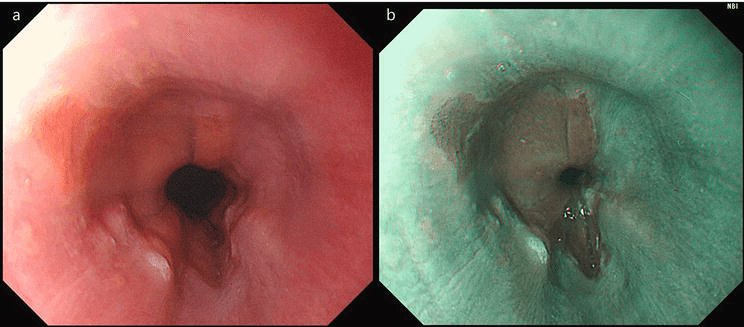
Durante a endoscopia, recomenda-se o uso de biópsias sistemáticas em múltiplos pontos do segmento suspeito, de acordo com o comprimento do BE, para detecção de displasia.
Lesões visíveis ou áreas de mucosa irregular podem indicar displasia de baixo e alto grau ou carcinoma intramucoso. Endoscopicamente, essas áreas podem apresentar elevações, nódulos ou alterações na textura e na vascularização da mucosa, sugerindo transformação neoplásica.
Nesse contexto, técnicas avançadas como endoscopia de alta definição, cromoendoscopia, NBI e inteligência artificial (IA) auxiliam na detecção e caracterização dessas alterações, com alta sensibilidade e especificidade.
Adenocarcinoma esofágico
O adenocarcinoma esofágico precoce geralmente surge em áreas de BE e é visualizado como lesões nodulares, ulceradas ou com padrão vascular alterado, enquanto lesões mais avançadas podem apresentar ulceração profunda e irregularidades marcantes da mucosa.
Além disso, o manejo endoscópico inclui ressecção endoscópica da mucosa ou dissecção submucosa das lesões visíveis, frequentemente seguido de ablação do restante do segmento BE para erradicação completa da metaplasia intestinal.
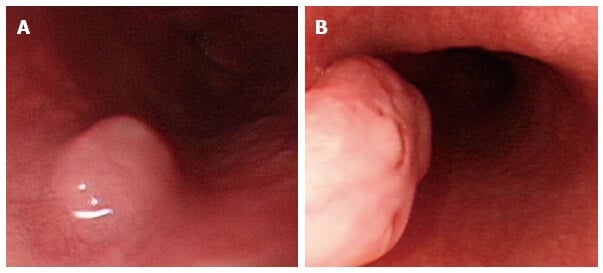
Tumores subepiteliais esofágicos
Os tumores subepiteliais do esôfago são lesões intramurais que se apresentam como protrusões luminais cobertas por mucosa intacta, geralmente de aparência normal.
Pequenos tumores subepiteliais esofágicos costumam ser achados incidentais durante endoscopias realizadas por outros motivos, especialmente em indivíduos assintomáticos. Algumas vezes, compressões externas por órgãos adjacentes podem simular a presença desses tumores, tornando o diagnóstico endoscópico desafiador.
Entre os SETs esofágicos mais comuns estão leiomiomas, GISTs, leiomiossarcomas e tumores de células granulares, sendo os leiomiomas benignos e predominantes no esôfago. Embora os GISTs possuam potencial maligno, sua ocorrência no esôfago é rara, concentrando-se principalmente no estômago.
A ultrassonografia endoscópica (EUS) é essencial para caracterizar essas lesões, permitindo avaliar tamanho, ecogenicidade e camada de origem, enquanto a biópsia ou aspiração guiada por ultrassonografia endoscópica auxilia na confirmação diagnóstica.
Alterações estruturais
Acalasia
Na acalasia, a endoscopia digestiva alta geralmente evidencia sinais indiretos de obstrução funcional da junção esofagogástrica, sendo frequente a observação de retenção de alimentos ou secreções no esôfago, devido ao esvaziamento prejudicado.
O exame pode mostrar ainda dilatação do lúmen esofágico em graus variáveis e a clássica sensação de “aperto” ou resistência elástica ao transpor a junção esofagogástrica, que, embora estreitada, não apresenta estenose verdadeira.
De acordo com a Sociedade Esofágica do Japão, existem cinco achados endoscópicos característicos dessa doença:
- Dilatação do esôfago (A);
- Acúmulo anormal de restos alimentares e/ou líquidos no lúmen (B);
- Aspecto turvo e espessado da mucosa esofágica (C);
- Estreitamento funcional da junção esofagogástrica, que pode ser ultrapassado pelo endoscópio sem necessidade de dilatação e após a insuflação (D);
- Presença de contrações esofágicas irregulares (E).

Divertículos esofágicos
Na endoscopia, identifica-se o divertículo de Zenker pela presença de resíduos alimentares retidos, especialmente na região do esfíncter esofágico superior. O diagnóstico endoscópico é confirmado quando se consegue diferenciar claramente o lúmen verdadeiro do esôfago de uma cavidade diverticular adjacente, sendo o uso de uma tampa transparente na ponta do endoscópio um recurso que facilita essa distinção.

Já os divertículos epifrênicos, localizados no terço distal do esôfago, aparecem endoscopicamente como protrusões saculares da mucosa, geralmente relacionadas a alterações motoras do esôfago, como acalasia ou hipertonia do esfíncter inferior. Nessas situações, o endoscopista deve reconhecer o divertículo como uma cavidade anômala próxima à junção esofagogástrica, que diferencia-se do lúmen principal.
Conheça a Pós-Graduação em Endoscopia Digestiva Alta Diagnóstica do Cetrus
Transforme sua prática clínica com o curso Endoscopia Digestiva Alta Diagnóstica, desenvolvido para profissionais que desejam elevar a precisão diagnóstica no trato digestivo superior.
No Cetrus, você vai dominar:
- Interpretação de achados endoscópicos para guiar diagnósticos precisos e decisões terapêuticas.
- A avaliação detalhada da mucosa para identificar doenças como esofagite de refluxo, esofagite eosinofílica, candidíase, esôfago de Barrett e tumores esofágicos.
- Técnicas avançadas de detecção precoce de lesões malignas e alterações pré-malignas.
Referências
- Ko, J. Endoscopia Digestiva Alta para Triagem ou Vigilância: Prevenção de Complicações e um Olhar Mais Atento ao Esôfago. 2022.
- Jung, K. et al. Endoscopia Esofágica Avançada. Clínicas de Gastroenterologia da América do Norte, 2024.
- Tsai, S. et al. Lesões esofágicas benignas: características endoscópicas e patológicas. World J Gastroenterol, 2015.