Neurossonografia é método não invasivo essencial para monitorar a circulação sanguínea cerebral do paciente, auxiliando no diagnóstico e acompanhamento da hipertensão intracraniana (HIC).
Hipertensão intracraniana (HIC) é uma condição de saúde que habitualmente surge em pacientes internados em unidades de tratamento intensivo (UTI) e se define pela pressão intracraniana acima de 22 mmHg. Pode ser classificada em dois tipos:
– Uma elevação repentina da pressão intracraniana (PIC), por exemplo, pode ser resultado de um traumatismo cranioencefálico grave, derrame ou abcesso cerebral. Essas situações são chamadas de HIC aguda.
– Mas essa condição também pode ser de longa duração, conhecida então como HIC crônica. É rara e a etiologia muitas vezes não pode ser identificada.
Esses quadros são chamados de hipertensão intracraniana idiopática (HII). São mais comuns em mulheres em idade fértil (entre 20 e 50 anos), principalmente naquelas com excesso de peso — a incidência é de 1/100.000 em mulheres com peso normal e de 20/100.000 nas obesas.
O quadro de HIC pode surgir em crianças, após a suspensão de corticoides ou do uso de hormônios do crescimento. Outra possível causa é após a administração de determinados antibióticos como tetraciclinas ou grandes quantidades de vitamina A.
A estabilidade da pressão intracraniana resulta do equilíbrio de um sistema constituído pelo volume sanguíneo, parênquima cerebral e líquor (LCR). O aumento de um desses componentes pode acarretar elevação da PIC, já que o espaço intracraniano é considerado constante, por estar contido pela rígida calota intracraniana.
Quando suspeitar da hipertensão intracraniana?
Os principais sintomas da hipertensão intracraniana crônica são:
- Cefaleias generalizadas, com frequência diária, de intensidade variável e acompanhadas de náuseas;
- Vômitos;
- Obscurecimento transitório da visão;
- Diplopia (visão dupla);
- Zumbido intracraniano pulsátil;
- Papiledema bilateral;
- Sonolência e/ ou irritabilidade;
Existem pacientes que apresentam também a tríade de Cushing (bradicardia, hipertensão arterial e arritmia respiratória).
Em alguns casos, a perda de visão começa de forma periférica e pode até não ser notada até o quadro estar bem avançado. A demora nessa percepção aumenta o risco da perda permanente da visão, mesmo com a posterior redução da PIC.
LEIA MAIS: Parkinson: pesquisa e diagnóstico com US transcraniano
Como é feito o diagnóstico?
Inicialmente a hipertensão intracraniana pode ser reconhecida pelo oftalmologista ou pelo médico intensivista. No primeiro caso, o médico pode observar no edema próximo ao nervo óptico no exame de fundo de olho. Outras vezes, a presença dos sintomas citados é que sugere a possibilidade do quadro.
Quando há suspeita de HIC, o primeiro exame recomendado é a tomografia computadorizada (TC) de crânio sem contraste, para verificar a presença de hemorragia. A punção lombar também pode ser feita, com o objetivo de avaliar a composição do líquor.
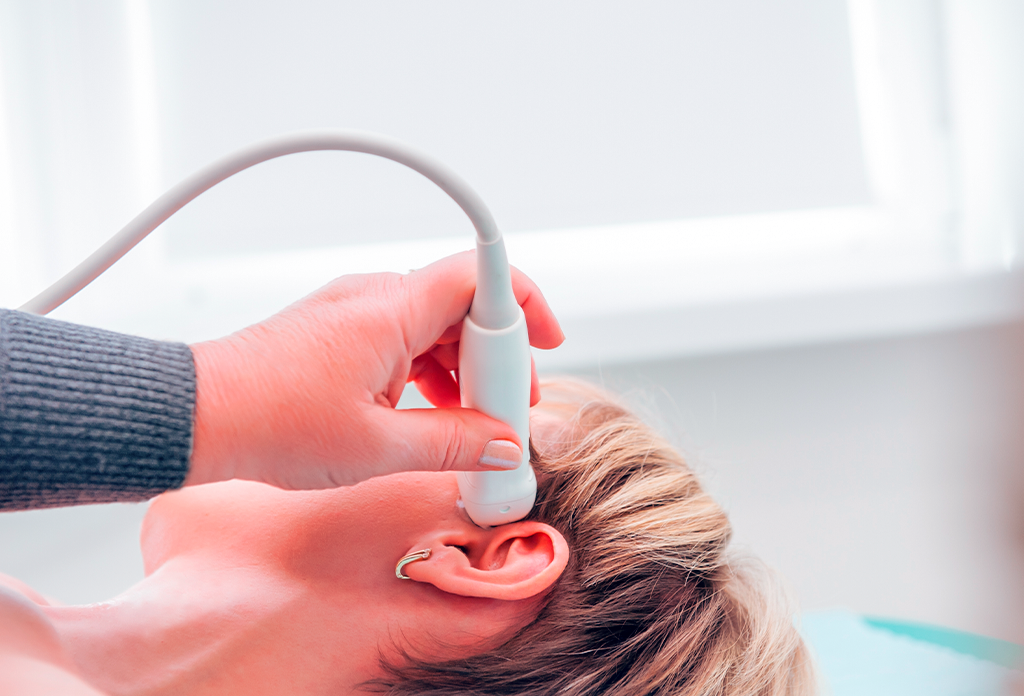
Outros exames de imagem também podem contribuir, como a venografia por ressonância magnética e a ultrassonografia com efeito Doppler, que permite não só a visualização das artérias e veias do cérebro, como também a direção do fluxo de sangue e com isso um melhor mapeamento de uma possível obstrução vascular.

Como tratar e a hipertensão intracraniana?
Existem casos em que a hipertensão intracraniana se resolve espontaneamente. Mas, normalmente, algumas medidas são tomadas para a diminuição dos níveis pressóricos. Se a causa da HIC é conhecida, então o tratamento específico direcionado para o caso é selecionado.
No caso de pacientes com HIC idiopática o tratamento envolve:
- Acetazolamida ou outros diuréticos;
- Perda de peso;
- Mudanças na dieta, limitando sal;
- Fármacos usados para dor de cabeça, especialmente topiramato;
- Punções lombares frequentes para reduzir o líquido na dentro do sistema líquorico.
Se o paciente está internado em uma UTI, as principais medidas são2:
- Cabeceira elevada a 30 graus;
- Otimização da drenagem venosa: manter o pescoço em posição neutra;
- Monitoramento da pressão venosa central e evitar hipervolemia excessiva;
- Sedação, utilizando-se propofol, a fim de reduzir a demanda metabólica;
- Hiperventilação mantendo-se a PCO2 entre 26 e 30 mmHg.
Ao aplicar essas medidas de tratamento, o exame ultrassonográfico com Doppler é uma ferramenta imprescindível ajudando no monitoramento da circulação sanguínea do cérebro de forma não invasiva e permitindo o acompanhamento do sucesso terapêutico.
LEIA MAIS: Parada circulatória encefálica: diagnóstico com Doppler transcraniano
Domine o US neurológico e integre-o à sua prática clínica
A ultrassonografia é o único método da prática clínica que permite a avaliação hemodinâmica intracraniana com elevada resolução temporal. Isso possibilita a avaliação em tempo real da direção e velocidade de fluxo e da análise espectral dos vasos encefálicos, o que auxilia na tomada de decisão em diferentes situações clínicas hospitalares e ambulatoriais. Na Pós-Graduação Lato Sensu em Ultrassonografia em Neurologia do Cetrus, você:
- Torna-se apto a executar, analisar e interpretar os achados ultrassonográficos neurológicos obtidos de forma segura e eficaz;
- Aprende a utilizar a técnica como ferramenta complementar para as doenças do sistema nervoso periférico e central;
- Treina com protocolos exclusivos para as diferentes patologias, que permitem que você direcione o método conforme sua prática clínica
Referências
- Giugno, KM et al. “Tratamento da hipertensão intracraniana”. J. Pediatr. (Rio J.) vol.79 no.4 Porto Alegre July/Aug. 2003
- Costa, LS. Martins, WA. Marrone, LCP. “Avaliação e reconhecimento da síndrome de hipertensão intracraniana”. Acta méd. (Porto Alegre); 35: [6], 2014
- Silberstein, SD. Hipertensão intracraniana idiopática. Manual MSD, 2020. Disponível em: https://www.msdmanuals.com/pt-br/profissional/dist%C3%BArbios-neurol%C3%B3gicos/cefaleia/hipertens%C3%A3o-intracraniana-idiop%C3%A1tica Acesso em: 10 de dezembro de 2020
- Intracranial Hypertension. United Kingdom National Health Service, 2019. Disponível em: https://www.nhs.uk/conditions/intracranial-hypertension/. Acesso em: 10 de dezembro de 2020
- Idiopathic Intracranial Hypertension. United States National Eye Institute (NEI). Disponível em: https://www.nei.nih.gov/learn-about-eye-health/eye-conditions-and-diseases/idiopathic-intracranial-hypertension. Acesso em: 10 de dezembro de 2020