O Lúpus Eritematoso Sistêmico (LES) é uma doença autoimune crônica que possui manifestações clínicas variáveis. Sua causa ainda é desconhecida, mas uma característica importante da doença é a produção de anticorpos antinucleares (ANA/FAN) que atingem tecidos e órgãos saudáveis, como pele, articulações e rins.
Neste texto, iremos abordar o que é o lúpus, sua patogênese, epidemiologia, principais manifestações clínicas e diagnóstico, além das diferentes opções de tratamentos.
Patogênese do Lúpus
A patogênese do lúpus ainda é desconhecida, mas sabe-se que a doença se desenvolve quando vias imunológicas levam a produção de autoanticorpos patogênicos. Esses autoanticorpos reagem com antígenos, como ácidos nucléicos, nucleossomos e fosfolipídios de membranas, diretamente ou através de complexos imunes. Posteriormente, ocorrem reações imunológicas/inflamatórias que desencadeiam a doença.
O lúpus é uma doença multifatorial, ou seja, além dos fatores imunológicos, outros fatores também influenciam no seu desenvolvimento, como os fatores genéticos, hormonais e ambientais.
Fatores genéticos
Foram identificados mais de 100 loci gênicos com polimorfismos que predispõem ao LES poligênico e mais de 30 genes relacionados à forma monogênica do lúpus. Todavia, apenas 30 a 40% da informação genética se associa à susceptibilidade ao LES, o que sugere uma importante influência dos fatores ambientais ou epigenéticos no desenvolvimento da doença.
A deficiência dos componentes do complemento C1q, C4A e B, C2 ou a presença de mutação do gene TREX1 são os fatores genéticos com taxas de risco mais altas. Além dessas alterações, a combinação de genes de suscetibilidade, ausência de genes protetores e presença de genes que influenciam a função celular podem permitir o desenvolvimento da doença, sendo necessárias, para isso, mudanças epigenéticas e/ou gatilhos ambientais.
Fatores hormonais
Alguns hormônios como estradiol, testosterona, progesterona, desidroepiandrosterona (DHEA) e prolactina possuem função imunorreguladora, influenciando sobre a incidência e gravidade do lúpus.
O estrogênio estimula células da resposta imunológica, enquanto os andrógenos são imunossupressores. Em razão disso, sabe-se que mulheres possuem maior disposição na produção de autoanticorpos que levam ao desenvolvimento do lúpus.
A progesterona, por sua vez, pode favorecer a produção de autoanticorpos através da resposta Th2, enquanto a hiperprolactinemia está associada às crises de lúpus. Por fim, o hormônio tireoidiano também exerce influência sobre a doença.
Fatores ambientais
Os fatores ambientais desempenham influência no desenvolvimento do lúpus devido à sua ação no sistema imunológico. Infecções, luz ultravioleta e tabagismo, por exemplo, são descritos na literatura como fatores relacionados à doença.
Infecções
O vírus Epstein-Barr (EBV) pode induzir anticorpos anti-DNA e ser um fator desencadeante no surgimento do LES clínico.
Luz ultravioleta (UV)
A luz ultravioleta (UV) pode estimular a autoimunidade sistêmica, influenciando no processamento de antígenos e na ativação de macrófagos. Além disso, pode reduzir a metilação do DNA das células T, tornando-as autoreativas, o que resulta na formação de autoanticorpos.
Epidemiologia do Lúpus
O lúpus acomete cerca de cinco milhões de pessoas em todo o mundo. Pode atingir qualquer faixa etária, mas ocorre com mais frequência em mulheres jovens (entre 15 e 45 anos). Além disso, pessoas da raça negra têm mais chance de apresentarem a doença do que pessoas da raça branca.
Manifestações Clínicas
O quadro clínico do Lúpus é bastante variável, podendo acometer pele e articulações de forma leve ou sistema renal e hematológico de forma grave e com risco de vida.
Entre as manifestações clínicas mais importantes, é possível citar:
- Sintomas constitucionais;
- Envolvimento mucocutâneo, hematológico;
- Envolvimento cardiovascular, renal, gastrointestinal;
- Artrites e artralgias;
- Envolvimento pulmonar, neurológico, oftalmológico.
Sintomas constitucionais
Em algum momento da doença, a maioria dos pacientes com lúpus apresentarão sintomas constitucionais como fadiga, febre, mialgia e alteração de peso.
Artrites e artralgias
A artrite relacionada ao lúpus ocorre na maioria dos pacientes com a doença e é caracterizada por ser migratória, poliarticular, simétrica e, geralmente, não causa erosão ou deformação.
Envolvimento mucocutâneo
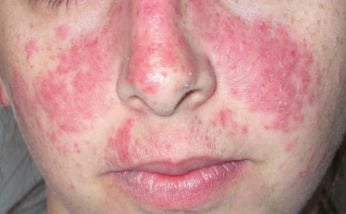
A lesão de pele mais comum no lúpus é o eritema malar, conhecido como “lesões em asa de borboleta”, que acomete bochechas e nariz, poupa as dobras nasolabiais e surge após a exposição solar.
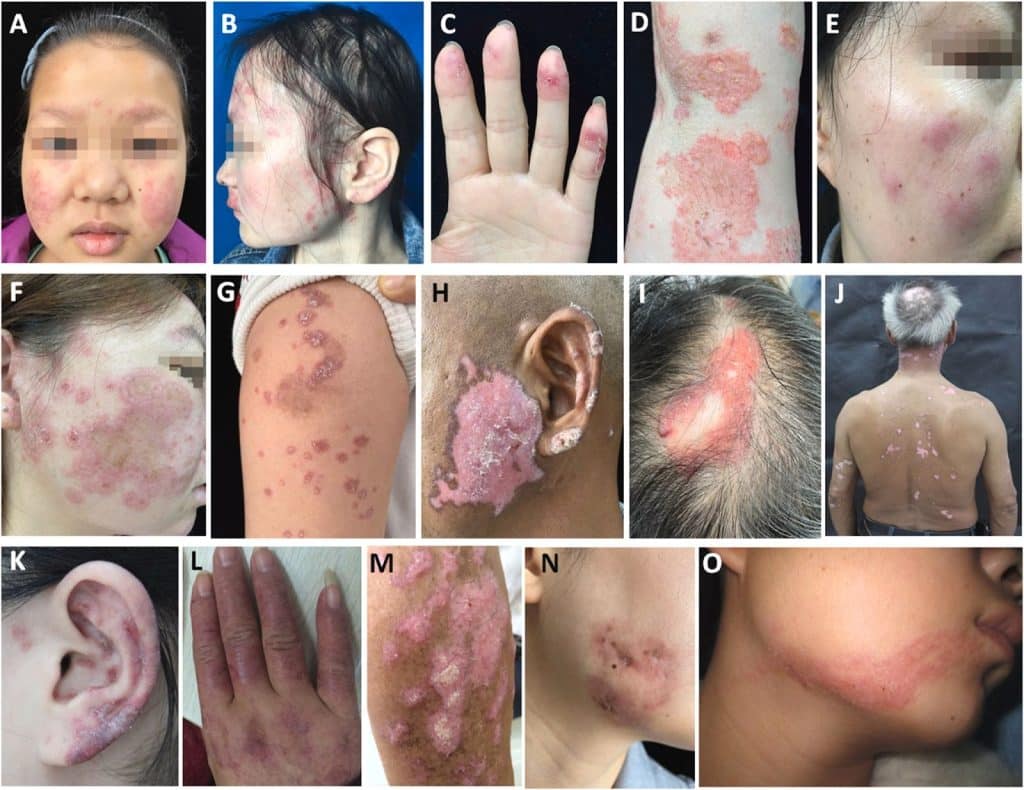
Lesões discóides são outro tipo de lesão associada ao lúpus, caracterizadas por serem mais inflamatórias e com tendência a cicatrização. Por fim, as úlceras orais e/ou nasais também podem acometer pacientes com a doença e se manifestam de forma indolor, diferentemente de outras causas de úlceras.
Envolvimento cardiovascular
O lúpus pode envolver pericárdio, miocárdio, endocárdio, sistema de condução e artérias coronárias, porém, a manifestação mais comum é a pericardite, que ocorre em cerca de 25% dos pacientes com a doença. A endocardite verrucosa (Libman-Sacks) é caracterizada por vegetações estéreis nas válvulas cardíacas, podendo produzir insuficiência e ser fonte de êmbolos. A miocardite, por sua vez, ocorre mais raramente em pacientes com lúpus.
O fenômeno de Raynaud ocorre em cerca de 50% dos pacientes e se caracteriza por uma palidez em extremidades, intermitente e seguida de cianose e eritrodermia.

Pacientes com lúpus também podem apresentar vasculite, com potencial de envolvimento de vasos de diferentes calibres, sendo mais comum em pequenos vasos e se manifestando com:
- Púrpura palpável;
- Petéquias;
- Livedo reticular;
- Paniculite.
Envolvimento renal
O envolvimento renal é causa importante de morbimortalidade em pacientes com lúpus, sendo necessária, nesses pacientes, a realização de triagem frequente para investigação de nefrite lúpica com exames de urina, proteinúria e taxa de filtração glomerular.
A nefrite lúpica pode se apresentar com hematúria e/ou proteinúria assintomática, síndrome nefrótica e glomerulonefrite rapidamente progressiva com perda da função renal.
Envolvimento neurológico e neuropsiquiátrico
Algumas manifestações neurológicas e psiquiátricas estão associadas ao lúpus, como:
- Acidente vascular cerebral;
- Convulsões;
- Disfunção cognitiva;
- Delírio;
- Psicose;
- Neuropatias periféricas.
Envolvimento hematológico
No lúpus, as três linhagens de células sanguíneas podem ser afetadas, sendo comum os pacientes apresentarem anemia de doença crônica, leucopenia (devido a linfopenia e/ou neutropenia) ou trombocitopenia.
Diagnóstico de Lúpus
A variedade de manifestações clínicas associadas ao lúpus representa um desafio no diagnóstico da doença. Somado a isso, a falta de testes específicos e a presença de características clínicas semelhantes a outras doenças autoimunes dificultam ainda mais o processo de investigação.
Anamnese e exame físico
O diagnóstico de lúpus requer, inicialmente, uma avaliação inicial com história e exame físico completos, com atenção a sintomas como:
- Febre, fadiga, linfadenopatia ou perda de peso;
- Lesões cutâneas fotossensíveis;
- Úlceras orais e/ou nasais;
- Fenômeno de Raynaud;
- Artrite com característica migratória ou simétrica.
Exames complementares
Alguns exames laboratoriais de rotina podem auxiliar no diagnóstico, entre eles:
- Hemograma: pode demonstrar anemia, leucopenia e/ou trombocitopenia;
- Creatinina sérica: se elevada, pode sugerir disfunção renal;
- Sumário de urina: pode revelar hematúria e/ou proteinúria;
- Eletroforese de proteínas séricas: hipergamaglobulinemia sugere processo inflamatório sistêmico.
Outros exames realizados durante a investigação que também contribuem para o estabelecimento do diagnóstico de lúpus são:
- FAN (fator anti-nuclear);
- Anti-DNA de fita dupla (anti-dsDNA);
- Anticorpos antifosfolípides (anticoagulante lúpico [LA], anticorpos imunoglobulina [Ig] G e anticardiolipina [aCL] IgM e anti-beta2-glicoproteína [GP] 1 IgG e IgM);
- Níveis de complemento C3 e C4 ou CH50;
- Taxa de hemossedimentação (VHS) e/ou níveis de proteína C reativa (PCR).
Em quase todos os pacientes com lúpus, o FAN é positivo, sendo este um exame importante na investigação da doença. Em caso de resultado positivo, deve-se prosseguir a investigação com outros anticorpos específicos, como:
- Anti-dsDNA e Anti-Smith (anti-Sm).
- Ro/SSA e La/SSB.
- Ribonucleoproteína U1 (RNP).
Dessa forma, para o estabelecimento do diagnóstico de lúpus, é preciso considerar sinais, sintomas e estudos sorológicos, além de excluir diagnósticos alternativos.
Tratamento
O tratamento do lúpus deve ser individualizado a partir das manifestações clínicas e gravidade da doença. Como muitos pacientes apresentam envolvimento de vários órgãos e sistemas, cuidados multidisciplinares podem ser necessários, incluindo profissionais das mais diversas áreas, como nefrologia, dermatologia e hematologia.
Medidas gerais
Considerando o caráter multifatorial do lúpus, cuidados preventivos são importantes, visto que exposições a determinados fatores ambientais podem agravar a doença. Entre as principais medidas de prevenção, estão:
- Fotoproteção;
- Cessação do tabagismo;
- Imunizações, que devem ser realizadas antes do início da terapia imunossupressora;
- Rastreio de doenças cardiovasculares;
- Triagem para osteoporose, pois o uso de glicocorticóides aumenta o risco no desenvolvimento de osteoporose e fraturas;
- Rastreio de malignidade.
Além das medidas de prevenção, recomenda-se também que pacientes com diagnóstico de lúpus tenham uma dieta balanceada e realizem atividades físicas, devido ao maior risco de desenvolvimento de doenças cardiovasculares nesses pacientes.
Terapia medicamentosa
A Hidroxicloroquina é uma medicação recomendada para todos os pacientes com lúpus, em qualquer grau e tipo de atividade de doença. A dose inicial é de 5 mg/kg por dia, podendo chegar a dose máxima de 400 mg por dia. Em alguns casos, pode haver a necessidade de terapia adicional, que deve ser orientada pelos sintomas predominantes e gravidade.
Doença leve
Nos casos de doença leve, é possível associar o uso de antiinflamatórios não esteróides (AINEs) ou prednisona 7,5 mg por dia.
Doença moderada
Em pacientes com doença moderada, pode ser necessário utilizar, além das medicações já citadas, um agente imunossupressor poupador de glicocorticóide, como Azatioprina, Metotrexato, Micofenolato, entre outros.
Doença grave
Por fim, nos casos graves, onde há envolvimento renal e do sistema nervoso central, por exemplo, faz-se necessária a realização de terapia imunossupressora intensiva, com o uso de altas doses de glicocorticóides sistêmicos por um curto período de tempo. Além disso, também é possível associar ao tratamento desses pacientes os agentes imunossupressores poupadores de glicocorticóide, como Micofenolato, Ciclofosfamida ou Rituximabe.
Desafios e soluções para um manejo clínico eficiente
O manejo clínico do lúpus deve ter os seguintes objetivos:
- Aliviar sintomas;
- Alcançar a remissão ou baixa atividade da doença;
- Reduzir ou prevenir danos progressivos;
- Minimizar toxicidade das medicações utilizadas;
- Melhorar a qualidade de vida.
É importante pontuar que, além das complicações físicas, o lúpus também é responsável por impactar psicologicamente as pessoas que vivem com a doença. Cerca de 61,6% dos pacientes com LES queixam-se da influência dessa enfermidade em seu bem-estar emocional e mental.
Apesar disso, existe um subfinanciamento de pesquisas para o desenvolvimento de tratamentos mais seguros e eficazes. Dessa forma, faz-se necessário a conscientização de líderes governamentais para o apoio e financiamento de pesquisas na área, o que pode contribuir para a descoberta de novas opções terapêuticas melhorando, assim, a qualidade de vida dos pacientes com lúpus.
Pós-Graduação em Reumatologia
Não perca a chance de elevar sua carreira e proporcionar um cuidado mais eficaz e embasado aos pacientes que dependem de você. Descubra os segredos da Reumatologia, com uma abordagem abrangente e detalhada, desde os fundamentos até os mais novos tratamentos. Saia do curso com um entendimento sólido e embasado sobre essa condição desafiadora!
Junte-se a nós na Pós-Graduação Lato Sensu em Reumatologia e dê o próximo passo na sua carreira!
Referências bibliográficas
- Bevra H. Epidemiology and pathogenesis of systemic lupus erythematosus. Uptodate, 2024.
- Federação Mundial de Lúpus. O lúpus afeta muito o bem-estar emocional e mental. 2019.
- Lu, Q. et al. Diretriz para diagnóstico, tratamento e manejo em longo prazo do lúpus eritematoso cutâneo. Journal of Autoimmunity, 2021.
- Nouh, A. Síndromes Neurocutâneas. Handbook of Clinical Neurology, 2015. Disponível aqui.
- Saúde Bem Estar. Fenômeno de Raynaud. Disponível aqui.
- Sociedade Brasileira de Reumatologia. O Tratamento do Lúpus Eritematoso Sistêmico. SBR, 2011.
- Wallace, DJ. Gladman, DD. Clinical manifestations and diagnosis of systemic lupus erythematosus in adults. Uptodate, 2024.
- Wallace DJ. Systemic lupus erythematosus in adults: Overview of the management and prognosis. Uptodate, 2024.