Tudo que você precisa saber sobre a avaliação das hérnias femorais na ultrassonografia: principais achados, vantagens e desvantagens e mais. Acesse e confira!
As hérnias femorais são uma condição relativamente rara, mas clinicamente significativa, devido ao alto risco de encarceramento e estrangulamento. A ultrassonografia (USG) tem se destacado como uma ferramenta diagnóstica bastante útil na rotina médica, especialmente em casos de apresentações atípicas ou duvidosas. No entanto, erros na avaliação podem comprometer o diagnóstico, atrasando o tratamento e aumentando o risco de complicações.
Este texto aborda os principais erros cometidos na avaliação de hérnias femorais por USG, explorando aspectos de anatomia, sinais clínicos, fatores de risco e técnica ultrassonográfica.
O que são as hérnias?
Hérnias são protusões de um órgão ou tecido através de um defeito ou área enfraquecida da parede abdominal. Elas podem ocorrer em diversas localizações e são classificadas de acordo com sua anatomia, sendo as mais comuns as inguinais, umbilicais e femorais.
As hérnias da parede abdominal representam uma das principais causas de dor e desconforto, podendo evoluir com complicações graves caso não sejam diagnosticadas e tratadas adequadamente.
Classificação quanto à localização das hérnias
As hérnias podem ser classificadas com base em sua localização anatômica. São elas:
- Hérnias Inguinais: Ocorrendo na região inguinal, podem ser divididas em diretas e indiretas, dependendo de sua relação com os vasos epigástricos inferiores.
- Femorais: Localizadas abaixo do ligamento inguinal, no canal femoral.
- Umbilicais: Protrusões ao redor do umbigo.
- Incisionais: Associadas a cicatrizes cirúrgicas.
- Epigástricas: Situadas entre o umbigo e o apêndice xifóide.
- Outras hérnias raras: Como as de Spiegel ou lombares.

Hérnias da parede abdominal: foco nas hérnias femorais
As hérnias da parede abdominal representam uma das condições cirúrgicas mais comuns. Dentre elas, as hérnias localizadas na região da virilha, femorais e inguiniais, são umas das mais conhecidas e comuns.
As hérnias femorais, embora menos prevalentes, possuem maior risco de complicações, como estrangulamento. Por outro lado, as hérnias inguinais são as mais frequentes e raramente causam complicações graves.
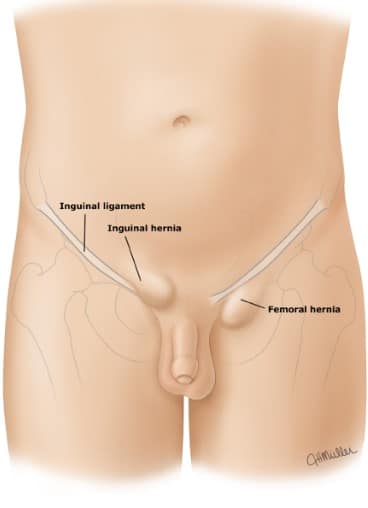
Anatomia da região abdominal
A região abdominal é composta por pele, tecido subcutâneo, plano músculo-aponeurótico e peritônio. Os pontos de referência anatômicos mais importantes incluem o púbis, o processo xifóide, o rebordo costal e a espinha ilíaca ântero-superior. O ligamento inguinal, que se estende da espinha ilíaca ântero-superior ao púbis, também é uma estrutura relevante nessa região.
Os principais músculos envolvidos incluem o reto abdominal, oblíquos interno e externo e o transverso do abdome.
A compreensão anatômica da parede abdominal é essencial para o manejo das hérnias:
- Região inguinal: Inclui o canal inguinal, contendo estruturas como o cordão espermático nos homens e o ligamento redondo nas mulheres. As hérnias inguinais indiretas ocorrem lateralmente aos vasos epigástricos inferiores, enquanto as diretas surgem medialmente.
- Região femoral: Localizada inferiormente ao ligamento inguinal, o canal femoral é uma passagem estreita que, em condições normais, não deveria permitir protrusões. Esta é a localização das hérnias femorais.

Hérnias femorais
As hérnias femorais ocorrem quando estruturas intra-abdominais, como gordura ou alças intestinais, atravessam o canal femoral. Este canal está localizado inferiormente ao ligamento inguinal, medial à veia femoral e lateral às estruturas linfáticas no triângulo femoral. A dimensão reduzida do canal femoral e a presença de limites anatômicos rígidos aumentam a probabilidade de encarceramento e estrangulamento, tornando o diagnóstico precoce essencial.
Elas são mais comuns em mulheres, especialmente em idade avançada e após múltiplos partos, devido ao enfraquecimento da parede abdominal. Representam menos de 5% de todas as hérnias, mas possuem um risco significativo de encarceramento e estrangulamento, atingindo até 30% dos casos.
Fatores de risco
Os fatores de risco para o desenvolvimento de hérnias femorais incluem:
- Sexo feminino: Devido à anatomia pélvica mais ampla.
- Idade avançada: Associada ao enfraquecimento da parede abdominal.
- Histórico de cirurgia abdominal: Pode comprometer a integridade da parede abdominal.
- Obesidade ou perda de peso abrupta: Que podem alterar a pressão intra-abdominal ou o suporte dos tecidos.
- Mulheres multíparas: Mais propensas a desenvolver hérnias femorais devido ao enfraquecimento da parede abdominal.
Sinais e sintomas das hérnias femorais
Os sinais e sintomas de hérnias femorais podem variar de assintomáticos a quadros graves de obstrução intestinal. Os pacientes frequentemente relatam dor ou desconforto na região inguinal ou na raiz da coxa, podendo ser exacerbado por atividades que aumentam a pressão intra-abdominal, como tosse ou levantamento de peso. Uma protuberância é frequentemente percebida na região femoral.
Em casos de estrangulamento, podem ocorrer sintomas como dor intensa, edema, eritema local e sinais sistêmicos, como febre e leucocitose. Podem ocorrer ainda náuseas e vômitos e sinais de obstrução intestinal, que podem indicar complicações graves.
Diagnóstico das hérnias femorais
O diagnóstico baseia-se na combinação de exame clínico e exames complementares. Na maioria dos casos, o diagnóstico de hérnia inguinal ou femoral pode ser feito com base na história e no exame físico, sem a necessidade de estudos adicionais. Entretanto, o diagnóstico pode ser mais difícil em mulheres e pessoas com obesidade, para as quais pode ser necessária uma avaliação diagnóstica adicional.
O exame físico é a etapa inicial, com palpação da região femoral para identificar protusões, especialmente durante manobras que aumentam a pressão intra-abdominal, como a manobra de Valsalva. Embora essencial, sua precisão pode ser limitada por fatores como obesidade ou hérnias pequenas.
Assim, de forma geral, solicitamos a ultrassonografia da parede abdominal. A USG oferece um método não invasivo para confirmar a presença de hérnias, permitindo identificar conteúdo e tamanho da protrusão, além de diferenciar outras patologias.
Exame físico da parede abdominal
O exame da parede abdominal deve ser feito com o paciente em pé e deitado. Em muitos casos, as hérnias são facilmente identificáveis, e os limites do defeito fascial podem ser palpados. Quando o paciente está deitado, é possível reduzir o conteúdo herniário para estimar o tamanho do defeito. Toda a parede abdominal deve ser cuidadosamente examinada, especialmente ao longo de cicatrizes, para detectar possíveis hérnias adicionais.
O sinal mais comum em adultos é uma protuberância na virilha, confirmada pedir ao paciente para tossir ou realizar a manobra de Valsalva enquanto o examinador palpa o local. Se a hérnia não for visível ou palpável, pode-se usar técnicas específicas:
- Homens: Pode-se identificar as hérnias inguinais menores inserindo o dedo no canal inguinal através da base do escroto. Ao realizar Valsalva, uma hérnia pode ser percebida como um impulso contra o dedo.
- Mulheres: Como geralmente não há protuberância visível e o exame masculino não é aplicável, exames de imagem, como ultrassonografia, são frequentemente necessários para detectar a hérnia.
Além disso, deve-se avaliar a região femoral, identificando a artéria femoral e examinando medialmente em direção ao tubérculo púbico. Pode-se confundir as hérnias femorais com hérnias inguinais quando próximas ao ligamento inguinal.
Hérnias encarceradas ou estranguladas podem causar dor a palpação, febre e eritema na pele. Peritonite generalizada é rara, mas pode ocorrer se houver redução espontânea ou involuntária de um segmento intestinal estrangulado, levando a sinais de obstrução ou perfuração.
Ultrassonografia na avaliação de hérnias femorais
A USG é amplamente utilizada na avaliação de hérnias devido à sua acessibilidade, baixo custo e ausência de radiação ionizante. Ela permite a visualização dinâmica das estruturas abdominais em tempo real, facilitando a identificação de hérnias e suas complicações. Contudo, a precisão do exame depende da técnica empregada e da experiência do operador.
Técnica de USG na identificação de hérnias femorais
Deve-se utilizar um transdutor linear com auxílio do gel. Deve-se identificar o ligamento inguinal com o aparelho, onde será possível visualizar os vasos inguinais, veias e artérias femorais.
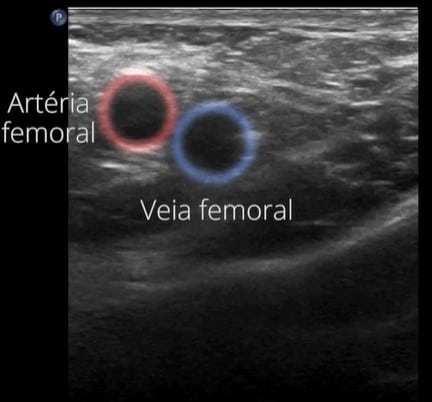
As hérnias femorais apresentam-se em uma topografia específica, na região exata, medial à veia femoral. A partir da inserção do transdutor na inserção ideal para avaliar este tipo de hérnia, podemos pedir ao paciente para realizar a manobra de Valsalva.
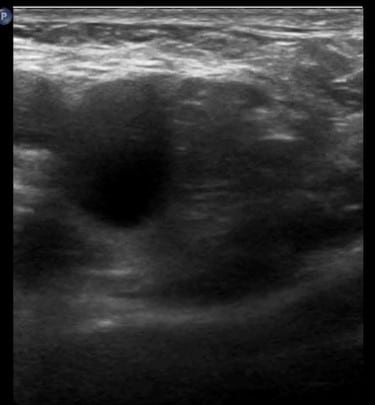
Principais erros na avaliação de hérnias femorais pela USG
- Dificuldade na diferenciação entre hérnias femorais e inguinais: A proximidade anatômica entre os canais femoral e inguinal pode levar a confusões diagnósticas. A identificação incorreta do tipo de hérnia pode afetar o planejamento cirúrgico e o prognóstico do paciente.
- Falsos negativos devido a técnicas inadequadas: Uma realização prática do exame, como a não utilização da manobra de Valsalva, pode impedir a visualização de hérnias intermitentes ou de pequeno tamanho, resultando em falsos negativos.
- Falsos positivos causados por estruturas anatômicas normais: A interpretação errônea de estruturas normais, como linfonodos ou vasos sanguíneos, pode levar a diagnósticos indiretos de hérnia femoral. A experiência do operador é crucial para evitar tais equívocos.
- Limitações na detecção de hérnias ocultas: Hérnias femorais pequenas ou assintomáticas não podem ser detectadas pela USG, especialmente em pacientes obesos ou com anatomia complexa. Nesses casos, pode-se indicar métodos de imagem complementares, como a ressonância magnética.
- Dependência da experiência do examinador: A acurácia da USG na detecção de hérnias femorais está intimamente ligada à habilidade e experiência do profissional que realiza o exame. Examinadores menos experientes podem apresentar maiores taxas de erros diagnósticos.
Leia mais: Por que escolher a pós-graduação em ultrassonografia geral do Cetrus
Melhores práticas na avaliação por USG
- Conhecimento anatômico detalhado: Familiarizar-se com as estruturas do triângulo femoral e suas relações anatômicas.
- Treinamento adequado: Desenvolver habilidades técnicas e interpretar imagens de forma precisa.
- Utilização de protocolos padronizados: Realizar exames bilaterais e incluir manobras dinâmicas como rotina.
- Documentação completa: Registrar imagens de alta qualidade e anotar observações relevantes.
Comparativo entre exame físico e ultrassonografia no diagnóstico
Importância do exame físico
- Avaliação inicial acessível e rápida.
- Facilita a identificação de hérnias maiores e encarceradas.
- Limitações: redução da precisão em pacientes obesos ou com hérnias de difícil palpação.
Vantagens da ultrassonografia
- Maior sensibilidade e especificidade.
- Diferenciação entre hérnias e outras massas.
- Visualização dinâmica, identificando protrusões que só aparecem durante manobras.
- Limitações: dependência do operador e disponibilidade do equipamento.
Comparação direta
- Prefere-se o exame físico como primeira abordagem, especialmente em emergências.
- Recomenda-se a ultrassonografia em casos duvidosos ou para confirmação diagnóstica, com papel importante na avaliação pré-operatória.
Cenários clínicos
- Exame físico: Indicado em emergências, como suspeita de estrangulamento.
- Ultrassonografia: Ideal em avaliações eletivas, hérnias pequenas ou pacientes com físico adverso à palpção.
Curso gratuito com certificado: domine as Hérnias Femorais na Ultrassonografia
Quer aprender tudo sobre a ultrassonografia das hérnias femorais? Conheça agora o CURSO GRATUITO do Cetrus com emissão de certificado, 100% online, para você fazer no seu ritmo de estudo. O curso conta com 2 módulos:
- Conceitos básicos: anatomia, exame de USG da parede abdominal e região inguinal, achados normais do exame;
- Hérnia Femoral: técnicas, achados e diferenciação entre a hérnia inguinal e femoral.
Tudo isso com a qualidade técnica dos melhores profissionais: Dra. Elizabeth Ayub, Dr. Adriano Czapkowski e Dr. Claudio Pires. Não perca tempo e conheça o curso:
Referências
- BROOKS, D.C. Overview of abdominal wall hernias in adults. Uptodate, 2024
- BROOKS, D.C.; HAWN, M. Classification, clinical features, and diagnosis of inguinal and femoral hernias in adults. Uptodate, 2024
- Brandel DW, Girish G, Brandon CJ, Dong Q, Yablon C, Jamadar DA. Role of Sonography in Clinically Occult Femoral Hernias. J Ultrasound Med. 2016 Jan;35(1):121-8. doi: 10.7863/ultra.15.02061. Epub 2015 Dec 11. PMID: 26657750.
- DUARTE, B.H.F. Avaliação da acurácia do exame ultrassonográfico em pacientes portadores de hérnia inguinal. Artigo Original • Rev. Col. Bras. Cir. 46 (2) • 2019 •