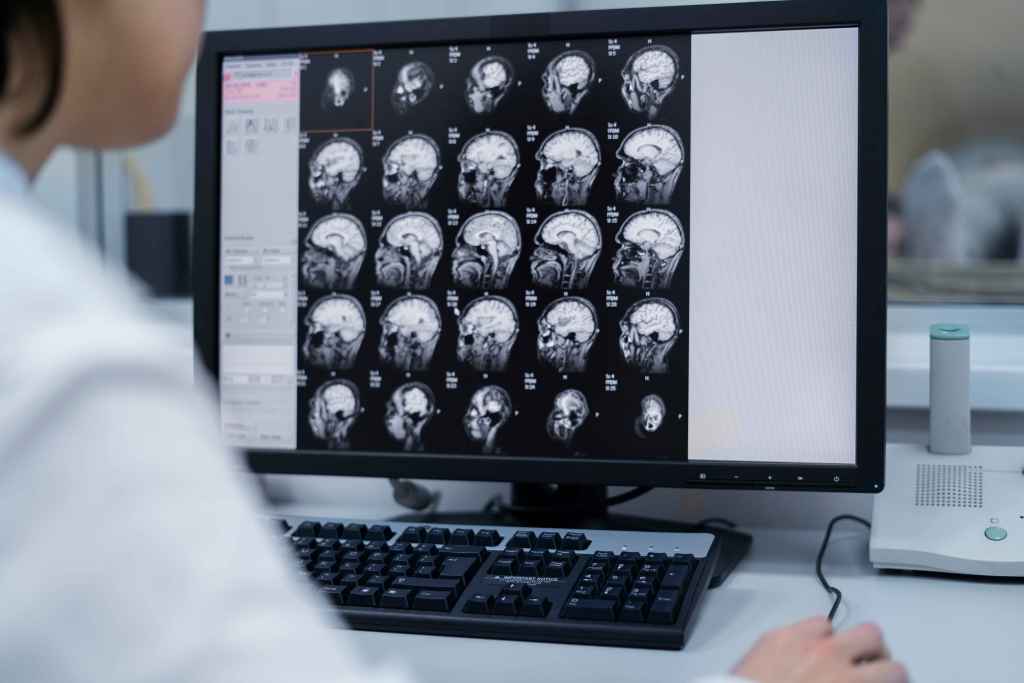
Na abordagem inicial do acidente vascular cerebral (AVC), a ressonância magnética (RM) assume um papel decisivo ao ir além da simples confirmação diagnóstica, fornecendo informações fundamentais para a definição da conduta nas primeiras horas.
Por meio de sequências como difusão (DWI), FLAIR e perfusão, a RM permite identificar precocemente áreas já infartadas, diferenciar AVC isquêmico de hemorrágico e, principalmente, estimar a presença de tecido cerebral ainda viável. Essa análise mais detalhada possibilita uma tomada de decisão individualizada, orientando a indicação de terapias de reperfusão, mesmo em cenários de tempo de início incerto.
Por que o tempo é decisivo no atendimento ao AVC
O AVC é uma condição em que cada minuto faz diferença na vida do paciente. Isso porque a interrupção do fluxo sanguíneo para o cérebro, seja por obstrução ou sangramento, pode levar rapidamente à morte de células nervosas. Assim, o atendimento inicial precisa ser ágil e direcionado, combinando avaliação clínica e exames de imagem para definir a causa do quadro e iniciar o tratamento mais adequado o quanto antes.
O conceito de “tempo é cérebro”
A expressão “tempo é cérebro” traduz de forma clara o impacto da demora no atendimento ao AVC. A cada minuto sem tratamento, milhões de neurônios podem ser perdidos, comprometendo funções como fala, movimento e cognição. Esse conceito reforça que o cérebro não tolera longos períodos sem oxigenação adequada e que a janela terapêutica para intervenções é limitada.
A importância do diagnóstico rápido nas primeiras horas
Nas primeiras horas após o início dos sintomas, o principal objetivo é identificar rapidamente o tipo de AVC, já que as condutas são completamente diferentes. Dessa forma, exames como a tomografia computadorizada e a ressonância magnética são fundamentais, pois ajudam a detectar sangramentos, áreas de isquemia e tecidos ainda viáveis.
Tipos de AVC e a importância da diferenciação precoce
Compreender que nem todo AVC é igual é um passo fundamental no cuidado ao paciente. Embora os sintomas iniciais possam ser semelhantes, os mecanismos por trás do evento podem ser completamente diferentes, exigindo abordagens distintas e, muitas vezes, opostas.
Por isso, nas primeiras horas do atendimento, diferenciar o tipo de AVC não é apenas uma etapa diagnóstica; é uma decisão que pode evitar complicações graves.
AVC isquêmico
O AVC isquêmico é o tipo mais comum e ocorre quando há interrupção do fluxo sanguíneo para uma área do cérebro, geralmente por um trombo ou êmbolo. Esse bloqueio impede a chegada de oxigênio e nutrientes, levando ao sofrimento das células cerebrais.
Em muitos casos, ainda existe uma região ao redor do tecido já comprometido que pode ser recuperada se o fluxo for restabelecido rapidamente. Por isso, identificar precocemente esse tipo de AVC abre a possibilidade de intervenções que podem reverter ou minimizar os danos, especialmente quando realizadas dentro das primeiras horas.
AVC hemorrágico
Já o AVC hemorrágico acontece quando há ruptura de um vaso sanguíneo, provocando sangramento dentro do cérebro ou no espaço ao seu redor. Nesse cenário, o problema não é a falta de fluxo, mas o extravasamento de sangue, que aumenta a pressão intracraniana e pode causar lesão direta ao tecido cerebral.
Assim, a abordagem é completamente diferente, focando no controle do sangramento, da pressão e na prevenção de complicações.
Como a diferenciação impacta a conduta imediata
A distinção entre AVC isquêmico e hemorrágico define caminhos terapêuticos opostos desde o primeiro momento. Enquanto no AVC isquêmico pode ser indicado restaurar o fluxo sanguíneo com terapias de reperfusão, no hemorrágico essas mesmas intervenções seriam perigosas e potencialmente fatais.
O papel da ressonância magnética na avaliação do AVC agudo
No cenário do AVC agudo, a tomada de decisão precisa ser rápida, mas também assertiva. É nesse equilíbrio que a ressonância magnética (RM) ganha destaque. Mais do que confirmar a suspeita clínica, a RM permite enxergar alterações cerebrais muito precoces e compreender melhor o que está acontecendo no tecido cerebral. Isso ajuda o médico a ir além da identificação do AVC, permitindo avaliar a extensão da lesão e viabilidade do tecido.
Por que a RM é sensível nas fases iniciais
A grande vantagem da RM nas primeiras horas do AVC está na sua capacidade de detectar alterações antes mesmo que elas se tornem visíveis em outros exames.
Sequências específicas, como a difusão (DWI), por exemplo, conseguem identificar áreas de sofrimento celular quase imediatamente após a interrupção do fluxo sanguíneo. Isso significa que, mesmo quando os sintomas ainda são recentes ou a tomografia está normal, a RM já pode evidenciar o dano cerebral.
Diferenças entre tomografia computadorizada e ressonância magnética no AVC
A tomografia computadorizada costuma ser o primeiro exame realizado, principalmente por ser rápida e amplamente disponível. No entanto, nas fases iniciais do AVC isquêmico, ela pode não mostrar alterações evidentes.
Já a ressonância magnética, embora menos acessível em alguns serviços e geralmente mais demorada, apresenta maior sensibilidade para detectar infartos precoces e pequenas lesões.
Quando a RM é indicada no protocolo de urgência
A RM é indicada quando há dúvida diagnóstica, quando os sintomas são recentes e a tomografia não esclarece o quadro ou quando se busca uma avaliação mais detalhada da extensão e da viabilidade do tecido cerebral.
Em alguns centros, ela também é utilizada para selecionar pacientes que podem se beneficiar de terapias de reperfusão fora das janelas tradicionais, com base na presença de tecido ainda recuperável.
Leia também “Doença de Parkinson: como a RM pode atuar no diagnóstico“!
Sequências de RM fundamentais na avaliação do AVC
Na investigação do AVC agudo, a ressonância magnética destaca-se por oferecer uma análise do cérebro por meio de diferentes sequências. Cada uma delas contribui de forma complementar para entender não apenas onde está a lesão, mas também sua extensão, tempo de evolução e potencial de reversibilidade.
Difusão (DWI) e identificação precoce da isquemia
A sequência de difusão (DWI) é uma das mais sensíveis para detectar o AVC isquêmico nas fases iniciais, sendo capaz de evidenciar alterações poucos minutos após o início dos sintomas. Isso ocorre porque ela identifica precocemente o edema citotóxico, permitindo o reconhecimento rápido de áreas já comprometidas, mesmo quando outros métodos ainda não mostram alterações.
Mapa ADC e confirmação da restrição à difusão
O mapa ADC atua como complemento da DWI, ajudando a confirmar se a alteração observada realmente corresponde à restrição à difusão. Na prática, áreas com restrição verdadeira apresentam sinal reduzido no ADC, o que reforça o diagnóstico de isquemia aguda e diferencia de outros fenômenos.
Perfusão cerebral e avaliação da penumbra isquêmica
A avaliação da perfusão cerebral permite identificar regiões com fluxo sanguíneo reduzido, mas ainda viáveis, a chamada penumbra isquêmica.
Ao comparar essas áreas com as já infartadas, é possível estimar o quanto de tecido ainda pode ser salvo com intervenção. Essa informação é relevante na seleção de pacientes para terapias de reperfusão, mesmo em janelas de tempo mais tardias.
FLAIR e estimativa do tempo de evolução do AVC
A sequência FLAIR contribui para a estimativa do tempo de instalação do AVC. Em fases muito iniciais, pode ainda não apresentar alterações, enquanto a DWI já evidencia a lesão.
Essa diferença, conhecida como mismatch DWI-FLAIR, sugere um evento recente, geralmente dentro das primeiras horas, auxiliando na decisão sobre a elegibilidade para trombólise em casos com tempo de início incerto.
Como a RM influencia a decisão terapêutica nas primeiras horas
Nas primeiras horas de um AVC, a RM pode ir além de apenas confirmar o diagnóstico: ela ajuda a decidir quem deve ser tratado e como.
Por meio de sequências sensíveis, especialmente a DWI, a RM identifica rapidamente áreas já lesionadas e regiões ainda potencialmente recuperáveis. Isso permite uma abordagem mais individualizada, mesmo quando o quadro clínico ainda está em evolução ou o tempo de início não é totalmente claro.
Indicação de trombólise intravenosa
A RM é útil para identificar pacientes que ainda podem se beneficiar da trombólise, mesmo quando o tempo exato de início dos sintomas não é conhecido. Na prática, a presença de lesão na DWI sem alteração correspondente na sequência FLAIR sugere que o AVC é recente (geralmente dentro de 4,5 horas).
Além disso, a RM também exclui hemorragia com alta sensibilidade, o que é essencial antes de iniciar esse tipo de tratamento.
Seleção de pacientes para trombectomia mecânica
A decisão de indicar trombectomia depende principalmente da presença de oclusão de grandes vasos e da quantidade de tecido ainda viável.
Assim, a RM contribui nesse cenário ao combinar:
- Angiorressonância: identifica a oclusão arterial.
- Difusão (DWI): mostra o núcleo do infarto (tecido já perdido).
- Perfusão (PWI): identifica áreas com fluxo reduzido, mas ainda recuperáveis.
Quando existe uma diferença importante entre a área de perfusão comprometida e o núcleo do infarto (o chamado “mismatch”), isso indica que há tecido que pode ser salvo, mesmo em janelas mais tardias.
Avaliação de tecido cerebral viável
Um dos principais diferenciais da ressonância magnética é sua capacidade de distinguir o que já foi definitivamente perdido do que ainda pode ser recuperado no cérebro.
Por meio da sequência de difusão (DWI), é possível identificar o núcleo do infarto, que corresponde à área de dano irreversível. Já a perfusão (PWI) evidencia a chamada penumbra isquêmica, composta por tecido ainda viável, mas em risco. A diferença entre essas duas regiões representa o tecido potencialmente recuperável.
Conheça a Pós-Graduação em Neurorradiologia
A Pós-Graduação Lato Sensu em Neurorradiologia: crânio, coluna, cabeça e pescoço foi pensada para médicos que querem aprofundar sua prática e ganhar segurança na interpretação de exames que fazem a diferença no diagnóstico.
Mais do que aprender técnicas, você desenvolve um olhar clínico apurado para correlacionar achados de imagem com a realidade do paciente, do ambulatório à emergência.
Referências
- Caplan, LR. Overview of the evaluation of stroke. UpToDate, 2025.
- Oliveira-Filho J, Lansberg MG. Neuroimaging of acute stroke. UpToDate, 2026.