Entenda como o rastreamento de a pré-eclâmpsia e eclâmpsia devem ser realizados durante a gestação, abordagem que pode até mesmo salvar a vida da sua paciente. Boa leitura!
A pré-eclâmpsia e a eclâmpsia são duas condições de alta relevância durante a gestação e merecem ser rastreadas com atenção pelos médicos obstetras. Por isso, é fundamental que o médico esteja capacitado para lidar com essa condição e oferecer o melhor tratamento para o seu paciente.
Pré-eclâmpsia vs Eclâmpsia: qual é a diferença?
A pré-eclâmpsia é um distúrbio grave que se caracteriza pelo desenvolvimento repentino de hipertensão arterial ou hipertensão acompanhada disfunção significativa de órgãos-alvo frequentemente identificada por proteínas na urina. De maneira geral, ocorre após a 20ª semana de gestação ou mesmo no período pós-parto.
A patogênese da pré-eclâmpsia envolve uma placenta anormal e disfunção vascular sistêmica na mãe. Aproximadamente 90% dos casos ocorrem no período pré-termo tardio (entre 34 e menos de 37 semanas de gestação), a termo ou após o parto, e geralmente têm resultados favoráveis para a saúde da mãe, do feto e do neonato. No entanto, é importante notar que podem ocorrer complicações graves, incluindo morbidade e mortalidade materna e/ou perinatal
Quando a pré-eclâmpsia ocorre antes das 20 primeiras semanas, o raciocínio médico pode ser aberto para outras causas base, como a doença trofoblástica gestacional (mola).
A eclâmpsia, por sua vez, é um estado mais grave. Ela se refere à convulsões tônico-clônicas (contração e relaxamento muscular corporal). Representa um quadro de extrema gravidade e risco para a vida do binômio. Envolve, de maneira geral:
- Hipertensão;
- Cefaleia frontal e occipital persistentes;
- Distúrbios visuais, como escotomas, cegueira cortical, diplopia ou hemianopsia;
- Dor em quadrante superior direito (comprometimento hepático).
O diagnóstico diferencial de convulsões de início recente em uma paciente grávida envolve determinar se a convulsão foi principalmente incidental ao estado de gravidez (por exemplo, tumor cerebral, aneurisma roto).
Critérios de diagnóstico da pré-eclâmpsia: principais sinais e exames necessários
De forma prática, a pré-eclâmpsia é diagnosticada quando:
- Hipertensão com medidas <= 140x90mmHg;
- Sinais e sintomas que indiquem lesão de órgão alvo OU proteinúria.
Quanto à proteinúria, é considerada preocupante quando ≥0,3 g em uma amostra de urina de 24 horas ou relação proteína/creatinina ≥0,3 (30 mg/mmol) em uma amostra de urina aleatória ou tira reagente ≥2+ se uma medição quantitativa não estiver disponível.
Outros achados que indicam a lesão de órgão alvo são:
- Contagem de plaquetas <100.000/microL;
- Creatinina sérica >1,1 mg/dL (97,2 micromol/L) ou duplicação da concentração de creatinina na ausência de outra doença renal;
- Transaminases hepáticas pelo menos duas vezes o limite superior das concentrações normais para o laboratório local;
- Cefaleia de início recente e persistente não explicada por diagnósticos alternativos e que não responde às doses habituais de analgésicos;
- Sintomas visuais (por exemplo, visão turva, luzes piscando ou faíscas, escotomas)
- Edema pulmonar.
Pré-eclâmpsia sobreposta
A pré-eclâmpsia é considerada “sobreposta” quando ocorre em pacientes com hipertensão crônica.
Sendo esse o caso, se caracteriza por um agravamento súbito ou resistência à hipertensão (especialmente de forma aguda), o surgimento repentino de proteinúria ou o aumento de uma proteinúria base, além da possibilidade do desenvolvimento de nova disfunção significativa de órgãos-alvo em pacientes com histórico de hipertensão crônica.
Geralmente, essa condição se manifesta após a 20ª semana de gestação ou no período pós-parto.
Critérios consistentes de diagnóstico
As definições e critérios de diagnóstico para pré-eclâmpsia são amplamente consistentes em todo o mundo, exceto pela definição da Sociedade Internacional para o Estudo da Hipertensão na Gravidez.
Esse grupo também inclui:
- sinais de disfunção útero-placentária, como restrição de crescimento fetal, marcadores angiogênicos anormais, Doppler da artéria umbilical anormal e descolamento prematuro,
- eventos mais graves, como a morte fetal.
Pensando nisso, a doença de início precoce tem sido mais associada à resultados materno/fetais mais desfavoráveis, tendo achados clínicos placentários importantes. Por isso, em pacientes com pré-eclâmpsia precoce (IG <34 semanas) é recomendado uma avaliação mais completa.
Características clínicas maternas: quais são os fatores de risco?
Os fatores de risco associados à pré-eclâmpsia não estão associados à idade gestacional, ou seja, são os mesmos para uma pré-eclâmpsia de início precoce ou tardio. Confira os fatores:
- Nuliparidade
- Pré-eclampsia em gravidez anterior
- Idade 40 anos ou <18 anos
- História familiar de pré-eclâmpsia
- Hipertensão crónica
- Doença renal cronica
- Doença autoimune (por exemplo, sindrome antifosfolipide, lúpus eritematoso sistêmico)
- Doença vascular
- Diabetes mellitus (pre-gestacional e gestacional)
- Gestação multifetal
- Obesidade
- Grupo racial ou étnico minoritario ou de outra forma desfavorecido
- Hidropisia fetal
- Hipertireoidismo mal controlado
- O próprio paciente era pequeno para a idade gestacional
- Restrição de crescimento fetal, descolamento prematuro ou morte fetal em gravidez anterior
- Intervalo intergestacional prolongado se a gravidez anterior foi normotensa, se a gravidez anterior foi pré-eclamptica, um curto intervalo entre gestações aumenta o risco de recorrência
- Fatores relacionados ao parceiro masculino (novo parceiro masculino, exposição limitada ao esperma (por exemplo, uso anterior de contracepção de barreira))
- Fertilização in vitro
- Respiração desordenada do sono
- Nivel elevado de chumbo no sangue
- Transtorno de estresse pós-traumatico
No entanto, alguns fatores representam um risco superior à outros. Um exemplo disso é que uma história passada de pré-eclâmpsia aumenta o risco de desenvolver pré-eclâmpsia em uma gravidez subsequente em oito vezes em comparação com pacientes sem essa história.
Esse dado está de acordo com uma revisão sistemática realizada em 2019, com título: Clinical risk factors for pre-eclampsia determined in early pregnancy: systematic review and meta-analysis of large cohort studies, cujo dado apresentado possui RR 8,4, IC 95% 7,1-9,9 (DOI: 10.1136/bmj.i1753).
Diabetes pré-gestacional
A diabetes pré-gestacional é uma outra condição pré-existente que aumenta o risco da pré-eclâmpsia, mas trata-se de uma variável relacionada a várias outras.
Assim, doença renal ou vascular subjacente, obesidade, níveis elevados de insulina plasmática/resistência à insulina e metabolismo lipídico anormal são fatores que se associam à pré-eclâmpsia.
Hipertensão crônica
Quanto à hipertensão crônica, está relacionada a um aumento de cinco vezes mais chance de pré-eclâmpsia em comparação a pacientes sem essa condição.
No entanto, considerando que a hipertensão crônica é incomum em mulheres em idade reprodutiva é, portanto, responsável por apenas 5 a 10 por cento dos casos de pré-eclâmpsia (RR 5,1, IC 95% 4,0-6,5, conforme estudo citado acima).
Sobrepeso
Pensando em pacientes com sobrepeso, o risco da pré-eclâmpsia parece dobrar a cada aumento de 5 a 7 kg/m 2 no índice de massa corporal pré-gravidez.
Rastreamento da pré-eclâmpsia: exames essenciais e recomendações médicas
O rastreamento da pré-eclâmpsia durante a gestação deve ser feito por meio de exames laboratoriais de rotina.
Por isso, deve ser solicitado todas as pacientes com essa suspeita:
- Hemograma completo com plaquetas;
- Nível de creatinina sérica;
- Química do fígado (aspartato aminotransferase [AST], alanina aminotransferase [ALT]) e bilirrubina;
- Proteína urinária quantitativa (relação proteína/creatinina em uma amostra aleatória de urina ou coleta de urina de 24 horas para proteína total).
Pós-resultado de exames laboratoriais
A depender dos resultados dos exames laboratoriais, exames adicionais podem ser adicionados. Mas como saber quais são as pacientes que merecem uma avaliação mais detalhada e ampla? Atente-se àquelas que:
- Possuem alteração química hepática, especialmente com alto nível de LDH;
- Apresentam complicações gestacionais, como descolamento prematuro da placenta, sangramento grave, trombocitopenia ou disfunção hepática grave – estudos de coagulação (tempo de protrombina, tempo de tromboplastina parcial, fibrinogênio);
- Pacientes com dor abdominal superior ou epigástrica aguda ou aquelas com disfunção hepática grave – níveis de glicose, amilase, lipase e amônia podem ajudar no diagnóstico diferencial;
- Laboratório de trombocitopenia, com contagem de plaquetas <50.000, hemólise com fragmentadas no esfregaço de sangue;
- Achados neurológicos graves.
Para a avaliação fetal, é o mínimo que o obstetra deve fazer realizar um teste sem estresse ou um perfil biofísico, se apropriado para a idade gestacional. A ultrassonografia obstétrica é indicada para avaliar o volume de líquido amniótico e estimar o peso fetal, dado o risco aumentado de oligoidrâmnio e restrição de crescimento fetal (RCF).
Profilaxia da pré-eclâmpsia
A profilaxia para pré-eclâmpsia é uma medida fundamental durante a gestação para aquelas pacientes que possuem indicações. Essa medida pode salvar a vida da mãe e do feto.
Assim, a rotina de prevenção envolve:
- Ácido Acetilsalicílico (Aspirina): 81mg, no entanto, geralmente é prescrito de 100mg ou 150mg, disponíveis no SUS;
- Suplementação com Cálcio 1250mg, reduzindo o risco de pré-eclâmpsia;
- Mudança de estilo de vida saudável, evitando consumo de sal e cafeína;
- Seguimento pré-natal regular, com um acompanhamento como combinado com o especialista. Na consulta, a pressão arterial e alguns exames devem ser solicitados.
Eclâmpsia: abordagem a ser realizada
Os princípios do gerenciamento da eclâmpsia envolvem:
- Prevenção de hipóxia e trauma materno;
- Tratamento da hipertensão grave;
- Prevenção de convulsões recorrentes;
- Avaliação para pronta entrega.
Após a convulsão, a paciente deve ser posicionada lateralmente. O oxigênio suplementar deve ser administrado por meio de uma máscara facial, a 8L/min.
Em seguida, deve-se posicionar grades na cama da paciente, a fim de evitar quedas caso ocorra outra convulsão. A fim de prevenir um possível AVC, a terapia anti-hipertensiva merece ser iniciada.
Para possível evento convulsivo posterior, deverá ser realizada a profilaxia. Até mesmo na convulsão da eclâmpsia na fase tônico-clônica, que se resolve em 2min, o Sulfato de Magnésio pode ser administrado. Entretanto, caso a convulsão ativa dure mais de 5 minutos:
- Lorazepam 4mg IV, a uma taxa de 2mg/minuto, podendo ser repetida a cada 3-5min, caso a convulsão persista;
- Em caso de a paciente não estar com acesso intravenoso estabelecido, aplicar Midazolam 10mg IM. Em seguida, deve ser realizado o acesso intravenoso.
Quando internar a paciente?
Vários fatores determinarão a indicação de internamento da mulher gestante com pré-eclâmpsia. O foco na pré-eclâmpsia nesse artigo se dá pela maior possibilidade de abordagem dessa paciente, uma vez que a resolução da eclâmpsia é o parto.
Pensando nos diversos fatores que influenciam essa decisão, é importante que o médico considere cuidadosamente o estado da mãe em seu consultório.
Gravidade da pré-eclampsia
A gravidade da pré-eclampsia é uma indicação de internamento, quando a pressão ≥160/110 mmHg, presença significativa de proteinúria e/ou disfunção orgânica. Ainda, sintomas graves indicam internamento imediatamente. A pré-eclâmpsia é também considerada mais grave quando se trata de gestação múltipla.
Complicações relacionadas à pré-eclâmpsia
Se a paciente desenvolver complicações relacionadas à pré-eclâmpsia, como:
- síndrome HELLP (hemólise, elevação das enzimas hepáticas e plaquetopenia),
- edema pulmonar,
- alterações neurológicas (por exemplo, cefaleia intensa, distúrbios visuais, confusão) ou outros problemas de saúde significativos, a internação também está indicada.
Preocupações com o bem-estar fetal
A internação pode ser indicada quando há preocupações com o bem-estar fetal, como restrição de crescimento fetal, oligoâmnio (baixo volume de líquido amniótico). Ainda, alterações no padrão de batimentos cardíacos do feto também podem exigir monitoramento constante.
Idade gestacional avançada
Sob essa perspectiva, a idade gestacional é muito importante nessa decisão. Pensando em uma gestação mais avançada, após as 37 semanas, o internamento e planejamento de uma cesariana precoce pode ser o ideal.
Por outro lado, em gestações mais pré-termo, o internamento por pré-eclâmpsia tem o objetivo de estabilizar o quadro, melhorando o bem-estar materno-fetal.
Volume de líquido amniótico
A realização de ultrassonografia é indicada para estimar o peso fetal e o volume de líquido amniótico no momento do diagnóstico da pré-eclâmpsia. Essa pode ser a primeira manifestação da pré-eclâmpsia, secundário ao comprometimento da circulação uteroplacentária, comum nessa condição.
Caso o exame inicial da ultrassonografia estiver normal, deve ser repetido a cada 3-4 semanas. Por outro lado, caso a restrição de crescimento for um achado, a avaliação deve ser feita semanalmente, porém tendo o médico o direito de individualizar esse acompanhamento.
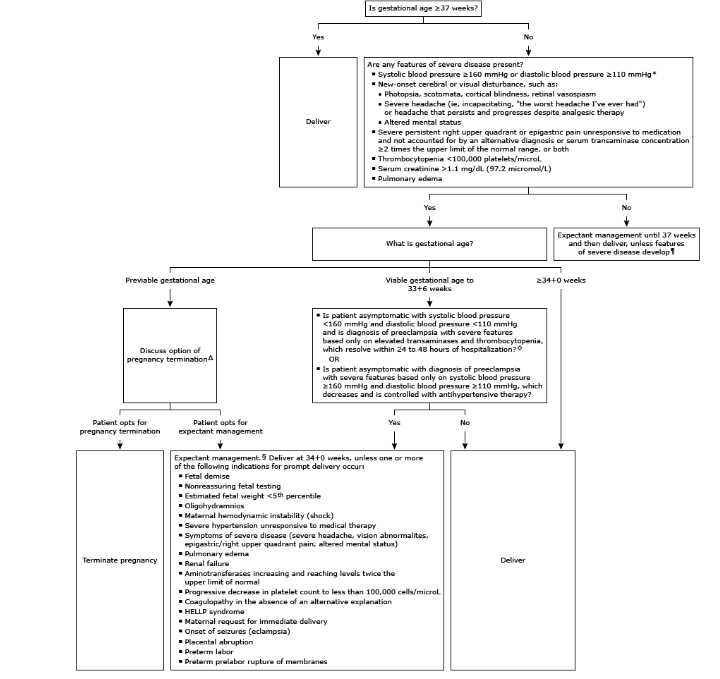
Para mulheres tratadas de forma conservadora, a interrupção da gestação deve ser indicada a partir das 37 semanas fechadas, ou mesmo antes (assim que seja identificada pré-eclâmpsia grave). Essa decisão é independente do colo estar ou não favorável. O algoritmo de interrupção do parto a seguir pode ser seguido:
Como se especializar na área?
Vale a pena conhecer as opções de pós-graduação oferecidas pelo Cetrus. A Pós-Graduação Lato Sensu em Ultrassonografia Obstétrica, Morfológica e Doppler, por exemplo, pode te ajudar a realizar ultrassonografias com excelência, assegurando a identificação precisa de complicações como a pré-eclâmpsia e o rastreamento de malformações fetais graves, proporcionando diagnóstico assertivo e maior segurança no atendimento gestacional.
Referências
- Preeclampsia: Clinical features and diagnosis. Phyllis August, MD, MPH. UpToDate
- Clinical risk factors for pre-eclampsia determined in early pregnancy: systematic review and meta-analysis of large cohort studies. Emily Bartsch. PubMed.
- Eclampsia. Errol R Norwitz, MD. UpToDate
- Preeclampsia: Antepartum management and timing of delivery. Errol R Norwitz, MD. UpToDate