Testes em alergia pediátrica são ferramentas essenciais para uma abordagem diagnóstica precisa e segura no atendimento de crianças com suspeita de doenças alérgicas.
Na prática clínica, métodos como o prick test, a espirometria e a provocação oral permitem avaliar, respectivamente, a sensibilização a alérgenos, a função respiratória e a resposta clínica frente a alimentos ou medicamentos. Portanto, a utilização adequada desses exames, associada à interpretação cuidadosa de seus resultados, orienta decisões terapêuticas individualizadas e contribui para um manejo mais eficaz das alergias na infância.
O que são testes em alergia pediátrica?
Os testes em alergia pediátrica abrangem um conjunto de métodos usados para identificar sensibilizações e confirmar diagnósticos de doenças alérgicas em crianças. Eles incluem exames laboratoriais, como a dosagem de IgE sérica, e procedimentos realizados na pele, como o prick test, o teste intradérmico e o patch test, além da provocação oral, usada em casos selecionados.
Cada técnica avalia diferentes mecanismos imunológicos, desde a presença de anticorpos IgE específicos até a resposta direta dos mastócitos e linfócitos T a determinados alérgenos. Esses testes são ferramentas fundamentais para correlacionar sintomas com possíveis gatilhos, orientar condutas terapêuticas e evitar restrições desnecessárias.
Leia mais sobre “Dermatite atópica infantil: quando indicar imunobiológicos?“
Quando investigar alergias em crianças?
A investigação deve ser considerada sempre que houver suspeita clínica consistente, principalmente em casos de asma persistente, rinite, rinoconjuntivite, eczema, suspeita de alergia alimentar ou reação a medicamentos e picadas de insetos.
Além disso, também é indicada quando o quadro interfere na qualidade de vida, quando há crises recorrentes ou quando o tratamento convencional não gera a resposta esperada.
Sintomas mais comuns que levam à testagem
Entre os sinais que motivam exames alérgicos estão episódios frequentes de:
- Espirros, rinorreia e obstrução nasal;
- Prurido ocular;
- Sibilância;
- Tosse crônica;
- Urticária;
- Eczema;
- Edemas;
- Reações imediatas após ingestão de alimentos ou uso de medicamentos.
Com isso, manifestações como vômitos, diarreia, dermatite exacerbada e piora respiratória após exposição a possíveis gatilhos também justificam investigação.
Importância do diagnóstico precoce
Diagnosticar alergias precocemente permite orientar famílias sobre os gatilhos específicos, prevenindo crises e evitando episódios potencialmente graves, como anafilaxia. Além disso, a identificação correta reduz intervenções desnecessárias, como dietas restritivas inadequadas ou uso excessivo de medicamentos, e melhora o controle de condições crônicas, como rinite e asma.
Nesse contexto, resultados confiáveis ajudam a planejar imunoterapia quando indicada, promovendo melhor prognóstico e maior qualidade de vida para a criança e sua família.
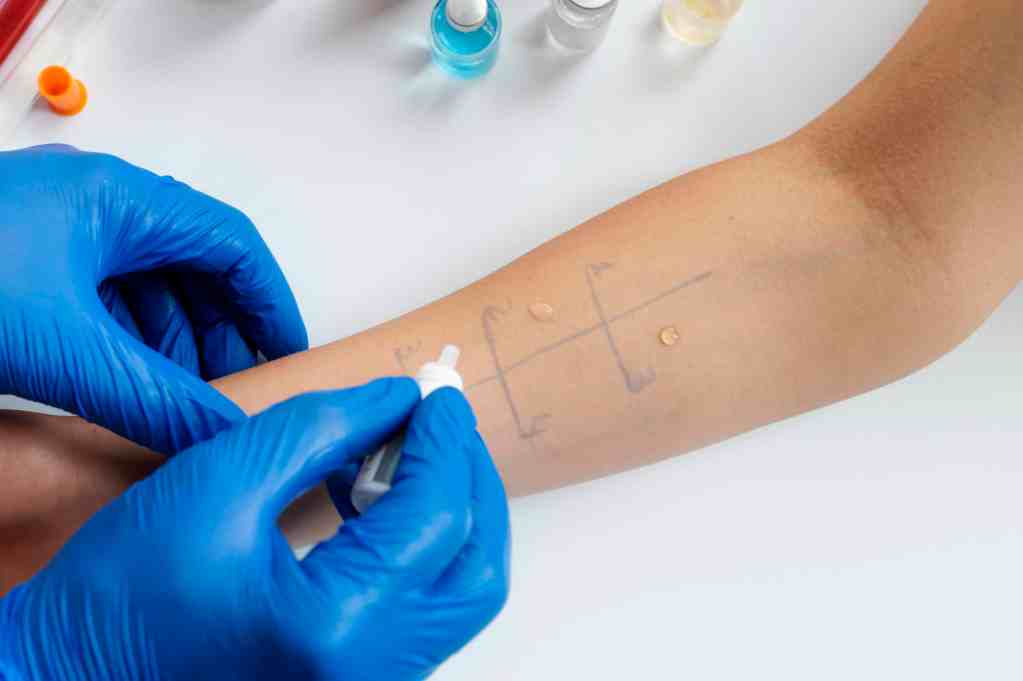
Prick test: como funciona e quando solicitar
O prick test, também chamado de teste cutâneo de puntura, é um dos métodos mais utilizados para investigar alergias em crianças. Ele consiste na aplicação de pequenas quantidades de alérgenos na pele, seguidas de uma leve puntura que permite o contato do alérgeno com as células imunológicas locais.
Caso a criança seja sensibilizada, ocorre a ativação de mastócitos e liberação de mediadores inflamatórios, resultando em uma pápula característica.
Indicações do prick test em pediatria
O prick test é recomendado diante de quadros como asma persistente, rinites alérgicas, rinoconjuntivite, suspeita de alergia alimentar, alergia a insetos e também em casos de possível alergia a medicamentos.
Além disso, é especialmente útil quando se quer confirmar uma sensibilização previamente sugerida pela história clínica, ou quando o teste de IgE sérica não é conclusivo.
Passo a passo da realização
O teste é feito aplicando-se gotas de alérgenos padronizados na pele, geralmente no antebraço ou dorso, com controle positivo (histamina) e controle negativo (solução salina/glicerinada). Cada gota é colocada a cerca de 2 cm de distância, e um dispositivo próprio realiza uma leve puntura atravessando a camada superficial da pele.
Após 15 a 20 minutos, observa-se a formação de pápulas no local. A reação demonstra degranulação dos mastócitos ligados à IgE específica, indicando sensibilização ao alérgeno.
Interpretação dos resultados
Considera-se um resultado positivo quando a pápula formada é igual ou maior que 3 mm em relação ao controle negativo.
Limitações
O prick test tem alta sensibilidade, mas baixa especificidade, especialmente para alergias alimentares, ou seja, um teste positivo não significa necessariamente alergia clínica. Por isso, os achados devem sempre ser correlacionados com a história do paciente e, quando necessário, complementados por IgE específica ou teste de provocação oral.
Além disso, o exame pode apresentar falsos negativos em crianças que utilizaram anti-histamínicos recentemente, em dermatoses que impedem a leitura do teste na pele ou após episódios recentes de anafilaxia. Também pode gerar falsos positivos por hiper-reatividade cutânea.
Outros testes alérgicos: dosagem de IgE sérica, teste intradérmico e teste de patches
Além do prick test, a investigação das alergias pediátricas pode incluir testes sorológicos e testes cutâneos complementares, cada um com finalidades específicas.
A dosagem de IgE sérica é realizada por exame de sangue, no qual o laboratório avalia IgE específica para alérgenos determinados pelo médico. O método, baseado em ELISA, permite medir apenas a IgE livre circulante, o que pode gerar resultados inesperados em relação à história clínica. Apesar de ser útil quando a criança não pode suspender anti-histamínicos ou possui doenças cutâneas que impedem a realização de testes na pele, esse exame pode apresentar falsos positivos e não deve ser usado isoladamente para confirmar alergias, especialmente a medicamentos.
O teste intradérmico, por sua vez, consiste na injeção de pequenas quantidades de alérgeno na derme, utilizando concentrações mais elevadas do que no prick test. Ele é mais sensível, mas tem menor especificidade e maior risco de reações sistêmicas, incluindo anafilaxia. Por isso, é reservado para situações em que o prick test é negativo, mas o histórico clínico permanece sugestivo. Mesmo quando positivo, nem sempre reflete relevância clínica, exigindo correlação cuidadosa com os sintomas.
Por fim, indica-se o teste de patches (teste de contato) principalmente para investigar dermatite de contato alérgica e reações mediadas por células T, diferentemente dos testes imediatos baseados em IgE. Nesse procedimento, aplica-se um adesivo contendo o alérgeno nas costas por 48 horas, e realiza-se a leitura após sua remoção.
Espirometria na avaliação de alergias respiratórias
A espirometria é o exame de escolha para identificar e quantificar a obstrução do fluxo aéreo, sendo essencial no diagnóstico e acompanhamento da asma em crianças.
Ao demonstrar se a limitação do ar é reversível após o uso de broncodilatador, o teste ajuda a confirmar o diagnóstico e a entender o nível de gravidade da doença, especialmente em crianças acima de cinco anos.
Por que a espirometria é importante na asma infantil
A espirometria permite detectar obstrução das vias aéreas mesmo quando os sintomas são leves ou pouco específicos.
É fundamental porque diferencia asma de outras causas de sibilância e quantifica a resposta ao broncodilatador, consolidando o diagnóstico. Também é útil na estratificação do risco, pois medidas como o VEF1 ajudam a prever exacerbações futuras e a monitorar o controle da doença ao longo do tempo.
Realização do exame em crianças
O teste consiste em manobras respiratórias forçadas, nas quais a criança inspira profundamente e exala com máxima força dentro do aparelho. Realiza-se o procedimento antes e depois do uso de um broncodilatador de curta ação para avaliar reversibilidade.
Quando a espirometria basal não demonstra obstrução, mas há forte suspeita clínica de asma, pode-se recorrer a broncoprovocadores, como metacolina, manitol ou até exercício padronizado, para avaliar a hiperresponsividade brônquica, característica central da doença.
Principais parâmetros avaliados
Os indicadores mais relevantes são o VEF1, que mostra o volume expirado no primeiro segundo, e a relação VEF1/CVF, que reflete a presença de obstrução.
A reversibilidade se confirma quando há aumento significativo do VEF1 após o broncodilatador, tradicionalmente ≥12% (embora valores a partir de 8% sejam mais sensíveis para a população pediátrica).
Quando repetir o exame
Recomenda-se repetir a espirometria sempre que houver necessidade de reavaliar o controle da doença, investigar piora dos sintomas ou ajustar o tratamento. Ela também é útil após exacerbações, trocas de medicação e periodicamente no acompanhamento de crianças com maior risco de instabilidade respiratória.
Teste de provocação oral: padrão-ouro no diagnóstico de alergia alimentar
Considera-se o teste de provocação oral (TPO) a ferramenta diagnóstica mais precisa para confirmar ou descartar alergias alimentares, especialmente em casos de difícil interpretação clínica, como nas alergias não mediadas por IgE, que apresentam sintomas tardios e pouco específicos.
Além de definir o diagnóstico, o TPO também é fundamental para avaliar se houve aquisição de tolerância ao alimento após um período de exclusão.
Quando indicar a provocação oral
A realização do TPO exige análise criteriosa da história clínica, resultados laboratoriais e risco individual.
Portanto, indica-se o TPO após um período de eliminação do alimento suspeito, principalmente quando se busca confirmar o diagnóstico de alergia alimentar ou verificar se a tolerância foi recuperada.
Situações que exigem maior cautela incluem:
- História de anafilaxia;
- Sintomas recentes após ingestão do alimento;
- Asma não controlada;
- Presença de cofatores que aumentam a gravidade das reações;
- Níveis elevados de IgE específica para proteínas associadas a quadros mais severos.
Preparação e segurança durante o teste
Por envolver risco de reações de diferentes intensidades, o TPO deve ser conduzido por equipe treinada, em ambiente com suporte para atendimento emergencial.
O alimento é administrado em doses progressivas, cuidadosamente planejadas, e o paciente permanece sob observação contínua. Ademais, a avaliação prévia inclui controle da asma, revisão de medicamentos, pesquisa de cofatores e exclusão de intercurrências que possam alterar a resposta do teste.
Critérios de interrupção e interpretação
O TPO deve ser interrompido assim que surgirem sinais clínicos compatíveis com reação alérgica, sejam cutâneos, gastrointestinais, respiratórios ou sistêmicos. O teste também é suspenso se houver progressão dos sintomas ou qualquer manifestação que demande intervenção.
A interpretação deve considerar tanto o comportamento clínico durante o teste quanto o histórico do paciente e outros exames complementares. Nesse contexto, a ausência de sintomas após a dose total é um forte indicativo de tolerância.
Riscos e cuidados pós-teste
Embora seja um procedimento seguro quando realizado adequadamente, o TPO pode desencadear reações leves a graves, incluindo anafilaxia em pacientes de maior risco.
Após o término, o paciente deve permanecer em observação por um período determinado para monitorar possíveis reações tardias. Quando o resultado é negativo, reintroduz-se o alimento de forma orientada, garantindo manutenção da tolerância e prevenção de sensibilização futura.
Como interpretar os testes de forma integrada na prática clínica
A interpretação dos testes em alergia pediátrica deve sempre começar pela correlação com a história clínica e o exame físico, pois nenhum teste, isoladamente, confirma alergia. Portanto, sintomas compatíveis, tempo de início, relação com exposições e evolução ajudam a distinguir sensibilização de doença alérgica verdadeira.
Para evitar diagnósticos excessivos, é fundamental reconhecer que prick test, IgE específica e outros métodos detectam apenas sensibilização e podem ser positivos em crianças assintomáticas. Da mesma forma, resultados negativos não descartam alergias não mediadas por IgE.
Um algoritmo simplificado auxilia a prática:
- Suspeita clínica bem definida → iniciar com testes de sensibilização (prick test ou IgE específica).
- Sintomas respiratórios → realizar espirometria e, se necessário, testes de broncoprovocação.
- Alergia alimentar → confirmar com teste de provocação oral, padrão-ouro.
- Resultados conflitantes → sempre priorizar o quadro clínico, reavaliar história, considerar outras causas e planejar reexposição controlada quando seguro.
Assim, a integração entre clínica e exames garante diagnósticos mais precisos, reduz riscos e evita intervenções desnecessárias.
Conclusão: qual teste usar em cada situação clínica?
A escolha do teste ideal em alergia pediátrica depende diretamente da suspeita clínica. Cada método cumpre um papel complementar, garantindo um diagnóstico preciso e um manejo mais seguro das alergias na infância.
Prefere-se o prick test, por exemplo, quando investiga-se alergias imediatas, como rinite alérgica, asma alérgica, dermatite atópica ou alergia alimentar mediada por IgE, permitindo identificar rapidamente sensibilizações.
A espirometria, por sua vez, é o exame-chave na avaliação de asma e alergias respiratórias, ajudando a quantificar a obstrução brônquica e a resposta ao broncodilatador.
Já a provocação oral é o padrão-ouro para confirmar ou excluir alergia alimentar, especialmente quando há divergência entre história clínica e testes de sensibilização.
Leia também “Carreira em Alergia e Imunologia Pediátrica: Entrevista com o Dr. André Manso“!
Aprimore seu atendimento em alergia pediátrica — conheça o curso de Alergia e Imunologia Pediátrica do Cetrus
Aprimore seu atendimento em alergia pediátrica com segurança, confiança e precisão. No Curso de Alergia e Imunologia Pediátrica do Cetrus, você domina, na prática, os principais testes diagnósticos, além de aprofundar sua interpretação clínica para evitar diagnósticos em excesso e conduzir casos complexos com excelência.
Aprenda diretamente com especialistas, em um formato pensado para transformar sua atuação no consultório, na emergência e no ambulatório.
Referências
- Birch K, Pearson-Shaver AL. Testes de alergia. [Atualizado em 24 de julho de 2023]. Em: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; janeiro de 2025. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK537020/
- Olivera LCL et al. Atualização em Alergia Alimentar 2025: posicionamento conjunto da Associação Brasileira de Alergia e Imunologia e Sociedade Brasileira de Pediatria. Arq Asma Alerg Imunol. 2025;9(1):5-96.
- Sawicki GS, Haver K. Asthma in children younger than 12 years: Initial evaluation and diagnosis. UpToDate, 2025.