Por Ivna Girard Cunha Vieira Lima
A miocardite fulminante é uma condição grave e potencialmente fatal que envolve inflamação aguda do músculo cardíaco. Essa condição é caracterizada por uma rápida deterioração da função cardíaca e pode levar à insuficiência cardíaca e à morte súbita.
Embora a miocardite fulminante seja relativamente rara, ela pode ocorrer em qualquer faixa etária e é muitas vezes desafiadora de diagnosticar, pois os seus sintomas podem se assemelhar a outras condições médicas. Além disso, a miocardite fulminante pode se desenvolver rapidamente, exigindo uma ação imediata para salvar a vida do paciente.
Neste texto, vamos usar um caso clínico para falar mais sobre os 5 passos para lidar com esse quadro na emergência, da avaliação até o suporte circulatório mecânico
Caso clínico
Mulher 49 anos, antecedente patológico de HAS e psoríase, além de tabagismo com baixa carga-tabágica e etilismo social. Apresentou há duas semanas síndrome gripal, associada a febre e tosse. Há 2 dias apresentando dispneia em repouso, edema de membros inferiores e palpitação. Duas doses para COVID19 > 1 ano.
Deu entrada no departamento de emergência hipotensa, taquicardica e sonolenta.
- Sinais vitais: FC 115 bpm, PA 80X60 (pressão pinçada) SAO2 90%
- ACV: RCR em 2 tempos, BNF, sem sopros taquicardica
- MV: EC até 1/3 medio de ambos os pulmões
- Perfusão: Lentificada TEC > 4.5 seg, livedo (mottling score grau 3),
Transferida para centro terciário para estabilização e seguimento
Laboratório
- SVO2 30% lactato periferico 24 (ref ate 18)
- Hb 12.7
- Ht 40
- Leuco 12000
- Razão Neutro/Linf 1.6
- TGO 117
- TGP 200
- INR 1.5
- Creat 1.9
- K 5.7
- Na 140
- Troponina 318 (ref 16)
- ECG RS FC 120 taquicardia sinusal + BRE
- Painel Viral – COVID+ positivo
- TC de Tórax – Infiltrado em vidro fosco bilateral, broncopatia inflamatória e infiltrado septal liso difuso, inferindo congestão pulmonar. Sem consolidações.
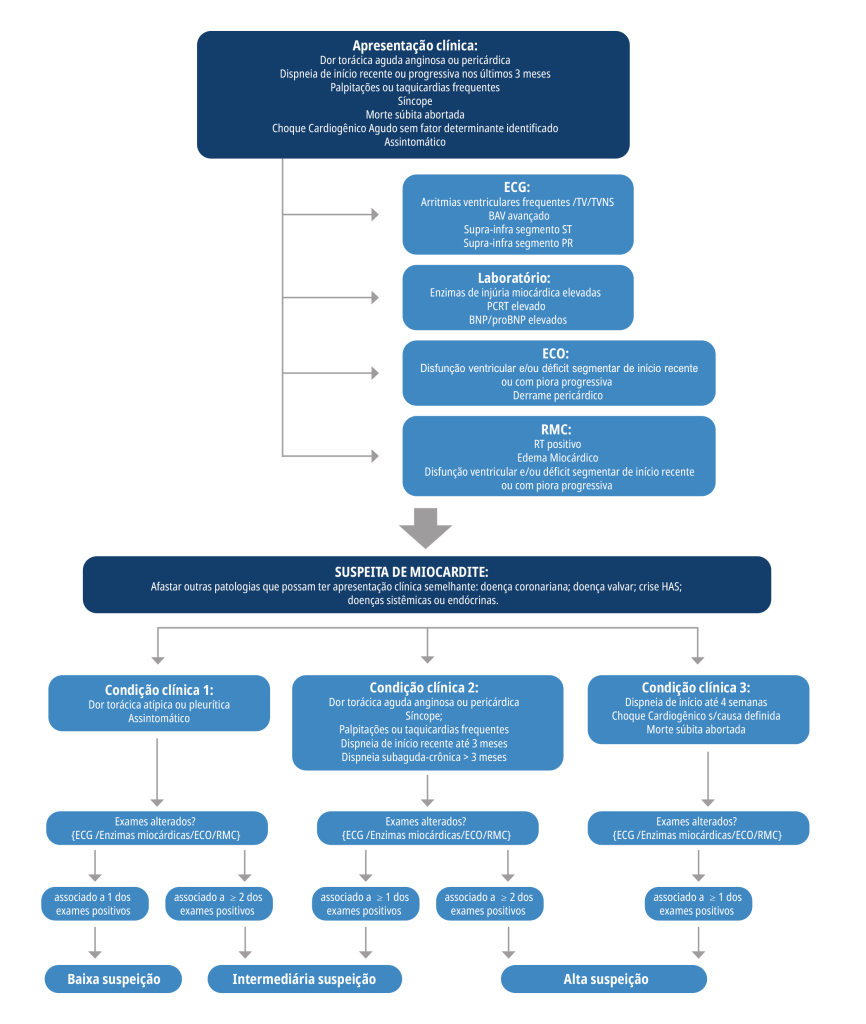
Passo 1 – Diagnóstico de choque cardiogênico no beira-leito
Procure sinais de baixo débito: pressão de pulso pinçada, respiração de Cheyne-Stokes, oligúria, rebaixamento de nível de consciência. Realize avaliação da função biventricular
No caso:
Ecocardiograma Point-of-Care – evidência de disfunção ventricular importante, coração com dimensões preservadas.
LEIA MAIS: Hipoperfusão tecidual: como evitá-la na monitorização hemodinâmica
Passo 2 – Diagnóstico de miocardite por COVID-19 e escolha da melhor monitorização e ferramenta diagnóstica
2 grupos de miocardite principais:
- Infecciosa: Viral, bacteriana, parasitária
- Não-infecciosa: Imunológica – doença
reumatica/ eosinofílica/ células-gigantes/ inibidores de check-point/ rejeição.- Tóxica – Uso de drogas (cocaína), metais
pesados ou antipsicóticos (clozapina)
- Tóxica – Uso de drogas (cocaína), metais
Apresentação clínica clássica da miocardite – Rash cutâneo, febre, mialgia, fadiga
Apresentação da miocardite fulminante – Choque cardiogênico, arritmia ventricular, BAVT.
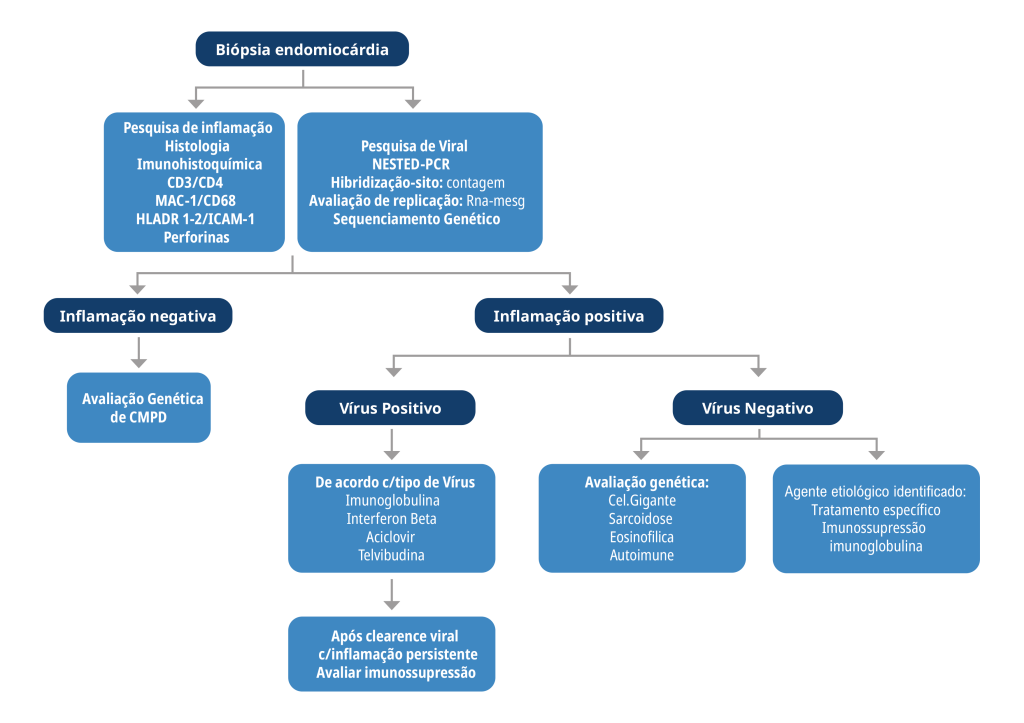
Indicação de biópsia endomiocárdica (BEM) – IC aguda nova < 2 semanas com comprometimento hemodinâmico (especialmente se cavidades de tamanho normal); IC aguda nova com até 3 meses do início com cavidades dilatadas, ou instabilidade elétrica ou falha terapêutica ao tratamento convencional após 2 semanas do início
Possíveis diagnósticos – linfocítica, células gigantes, sarcoidose, eosinofílica, neutrofílica.
Indicação de cateter de artéria pulmonar (CAP) – Choque cardiogênico estágio D ou E, ou se decidido por biópsia endomiocárdica, ou se disfunção biventricular ou se possibilidade/avaliação para a instalação de suporte circulatório.
No caso optado por realização de BEM e passagem de CAP.
Resultado da BEM: Sugestivo de miocardite linfocitíca.
Passo 3 – Manejo das complicações cardiovasculares agudas
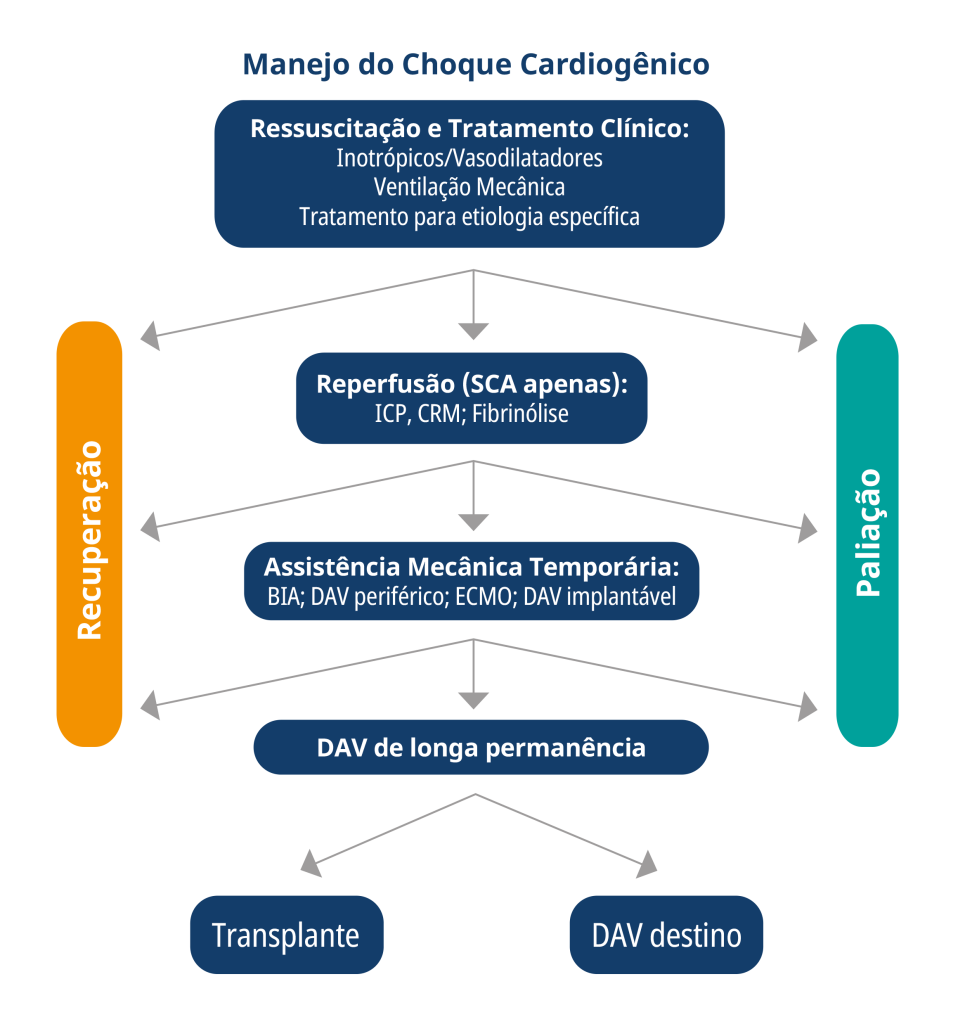
Evidenciado baixo débito cardíaco, PAPi alterado (sugerindo disfunção de VD), altas pressões de enchimento, incluindo capilar pulmonar, RVS discretamente aumentada.
Devido a rápida deterioração do caso, além de disfunção cardio-pulmonar e biventricular.
Optado por início de dobutamina e noradrenalina. Seguido por instalação oportuna de ECMO VA fêmoro-femoral para suporte cirulatório mecânico.
LEIA MAIS: Insuficiência mitral: o que é e como diagnosticar
Passo 4 – Tratamento direcionado para Miocardite Linfocitária
O estudo TIMIC, que incluiu pacientes com miocardite linfocítica diagnosticado por critérios de > 7 linfócitos por campo, associados à disfunção ventricular, ao uso de imunossupressão após 6 meses, demonstrou maior incidência de melhora da função ventricular desde que genoma viral negativo
Optado por realização de pulsoterapia:
1g por 5 dias, seguido por 4 semanas de 1mg/kg, seguido por redução de 0.08mcg/kg/semana até a 12ª semanada, mantido 0.3mcg/kg/dia até a 20 semanas.
Miocardite linfocitária e eosinofílica
- Primeiras 4 semanas – 1 mg/kg
- 5 a 12 semanas – Redução da posologia em 0,08 mg/kg/semana
- 13 a 20 semanas – Manutenção da dose em 0,3 mcg/kg/dia
- 21 a 24 semanas – Redução da posologia para 0,08 mg/kg/semana
- Estudo TIMIC: predinisona – 1 mg/kg por 4 semanas e 0,33 mg/kg por 5 meses; azatioprina – 2 g/kg por 6 meses
Fonte: Retirado da Diretriz Brasileira de Miocardite de 2022
Passo 5 – Manejo das sequelas crônicas
Evolução do caso paciente evoluiu com recuperação total da função ventricular, porém mantendo insuficiência cardíaca de FE intermediária.
Optado por retorno precoce e seguimento. Durante internação, foram prescritas todas as medicações modificadoras para Insuficiência Cardíaca, contraindicado exercício físico competitivo nos primeiros meses, seguido por encaminhamento para reabilitação cardiopulmonar e vacinação.
Domine o tratamento das arritmias em emergência
O Cetrus tem um curso de Arritmias em Emergência, justamente para os médicos que se sentem inseguros ao lidar com quadros de bradi e taquiarritmias no atendimento do pronto socorro. O curso é feito com simulações realísticas como forma de trazer para prática o conhecimento teórico transmitido. Após o curso você estará apto a:
- Reconhecer o eletrocardiograma normal;
- Reconhecer as principais arritmias cardíacas;
- Tratar as bradiarritmias e taquiarritmias;
- Manejar o marcapasso transcutâneo, transvenoso e epicárdico;
- Reconhecer as principais disfunções do marcapasso definitivo.
Saiba mais sobre o curso de Arritmias em Emergências do Cetrus em nosso site
Referência
- Diretriz Brasileira da SBC de 2022 de Miocardite – DOI: https://doi.org/10.36660/abc.20220412

Dra. Ivna Girard Cunha Vieira Lima
Cardiologista especialista em insuficiência cardíaca, transplante cardíaco e dispositivos de assistência circulatória pelo Instituto do Coração (InCor) da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP)