Aprenda quais são as principais doenças hepáticas, informações importantes para que se tenha um diagnóstico assertivo e como conduzi-lo. Boa leitura!
As doenças hepáticas são cada vez mais relevantes para a saúde pública brasileira, decorrentes especialmente do abuso de álcool e aumento da obesidade. Pensando nisso, o médico deve estar apto a identificar e conduzir um atendimento oportuno ao paciente com a condição.
Ferramentas diagnósticas das principais doenças hepáticas
O diagnóstico de doenças hepáticas é fundamental para garantir um tratamento oportuno ao paciente.
Por isso, lançar mão de ferramentas diagnósticas disponíveis e acuradas é fundamental para se ter um direcionamento claro. Algumas delas são:
- Testes de função hepática:
- Enzimas hepáticas, como ALT, AST, Fosfatase Alcalina e Bilirrubina;
- Bilirrubina;
- Proteínas séricas;
- Testes Sorológicos:
- Anti-HAV;
- HBsAg;
- Anti-HCV.
- Ultrassonografia hepática:
- Detecção de anormalidades, como esteatose hepática, cistos e tumores;
- Tomografia Computadorizada (TC) e Ressonância Magnética (RM):
- Imagens detalhadas;
- Resultados em curto período de tempo.
- Biópsia Hepática:
- Método definitivo na avaliação de doenças hepáticas;
- Análise histológica.
- Elastografia hepática:
- Medição da rigidez do tecido hepático, estimando o nível de fibrose;
- Evitar a necessidade de biópsia hepática.
Hepatite viral (A, B e C) e suas implicações
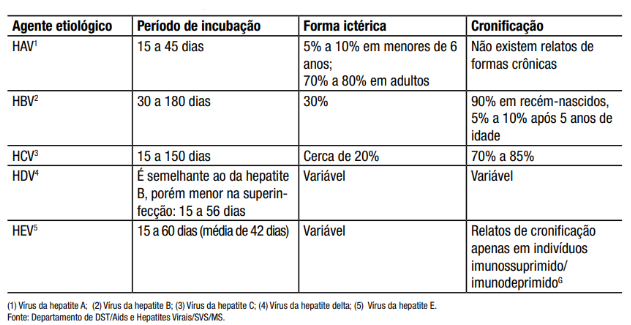
O vírus da hepatite A é transmitido principalmente através da ingestão de água ou alimentos contaminados por fezes de pessoas infectadas. Também pode ocorrer por contato direto com uma pessoa infectada.
Os sintomas incluem fadiga, náuseas, vômitos, febre, icterícia (coloração amarelada da pele e olhos) e dor abdominal. A hepatite A é geralmente uma doença aguda e autolimitada. Raramente causa complicações graves e é geralmente uma infecção de curto prazo. A maioria das pessoas se recupera completamente.
Hepatite B
A hepatite B e C são importantes preocupações de saúde pública. A hepatite B afeta cerca de 257 milhões de pessoas em todo o mundo, enquanto a hepatite C afeta cerca de 71 milhões.
O vírus da hepatite B é transmitido através do contato com fluidos corporais infectados, como sangue, sêmen e secreções vaginais. Pode ser transmitido por transmissão vertical durante o parto, por contato sexual desprotegido e pelo compartilhamento de agulhas contaminadas.
Muitas pessoas infectadas com o HBV são assintomáticas. Quando ocorrem sintomas, eles podem incluir fadiga, icterícia, náuseas e dor abdominal. Ela pode variar de uma infecção aguda que se resolve sozinha a uma infecção crônica que pode levar a cirrose hepática e câncer de fígado. A vacinação é uma medida eficaz de prevenção.
Hepatite C
A hepatite C é transmitida principalmente através do contato com sangue contaminado, como compartilhamento de agulhas e procedimentos médicos não seguros. Também pode ser transmitida por via sexual e de mãe para filho durante o parto.
A hepatite C é frequentemente assintomática por muitos anos. Quando os sintomas aparecem, eles podem incluir fadiga, icterícia, dor abdominal e, em casos avançados, cirrose hepática. É uma causa comum de cirrose hepática e câncer de fígado.
O tratamento antiviral é disponível e pode curar a infecção em muitos casos. A prevenção do HCV envolve práticas seguras de injeção, triagem de doadores de sangue e precauções no ambiente de saúde.
Diagnóstico diferencial entre as hepatites A, B e C
Identificar qual hepatite se trata os sintomas do paciente é um desafio clínico e, por isso, solicitar a sorologia é essencial para diferenciar entre os tipos de hepatite. Os principais marcadores sorológicos incluem:
- HVA: detecção de anticorpos IgM anti-HAV;
- HVB: detecção de antígeno de superfície do HBV (HBsAg) e anticorpos contra o núcleo do HBV (anti-HBc);
- HCV: detecção de anticorpos anti-HCV.
Os testes de PCR podem ser usados para detectar a presença do material genético dos vírus. Isso é particularmente útil na confirmação do diagnóstico da hepatite C e na determinação da carga viral.
De maneira geral, a hepatite A geralmente não se torna crônica enquanto as hepatites B e C podem evoluir para infecções crônicas com risco de complicações, como cirrose e câncer de fígado.
Cirrose hepática
A cirrose hepática é uma condição médica crônica que ocorre quando o fígado é danificado a ponto de formar fibrose que substitui o tecido hepático normal.
Essa cicatrização progressiva pode afetar o funcionamento do fígado e levar a uma série de complicações graves. Vou explicar mais sobre cirrose hepática e como é feito o diagnóstico. Dentre as hepatites citadas acima, é mais comum na hepatite C.
As condições subjacentes mais comumente associadas à cirrose hepática são:
- Alcoolismo crônico;
- Hepatites (especialmente B, C e D);
- Esteatose hepática não alcoólica (NASH);
- Cirrose biliar primária (CBP) e secundária;
- Hemocromatose;
- Doença hepática genética, como a doença de Wilson.
O diagnóstico da cirrose hepática envolve uma série de etapas e testes. A história clínica e o e exame físico colaboram muito para o diagnóstico. Através da anamnese, a exposição a fatores de risco como álcool e antecedentes familiares podem ser identificados.
Os testes laboratoriais envolvem a avaliação da função hepática e testes sorológicos contra hepatite:
- TGP;
- TGO;
- Gama GT;
- Fosfatase alcalina;
A ultrassonografia, tomografia computadorizada (TC) e ressonância magnética (RM) podem ser usadas para avaliar o fígado, detectar cirrose e complicações como ascite.
No entanto, a biópsia hepática é o método mais definitivo para diagnosticar cirrose. Uma pequena amostra de tecido hepático é retirada e examinada sob um microscópio para avaliar o grau de fibrose e a presença de inflamação.
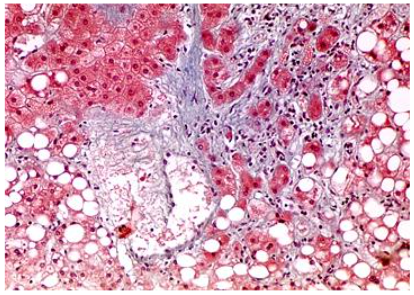
Esteatose hepática: epidemiologia e diagnóstico
A doença hepática gordurosa não associada ao álcool (DHGNA) é um conjunto de condições caracterizado pelo acúmulo de gordura no fígado, ocorrendo na ausência de consumo excessivo de álcool.
A DHGNA pode evoluir para cirrose e é considerada uma causa relevante de cirrose de origem desconhecida.
Essa condição tem se tornando uma epidemia global devido à crescente obesidade e resistência à insulina, afetando cerca de 25% da população mundial.
O diagnóstico da esteatose hepática pode ser feito de várias maneiras, e a escolha do método depende das circunstâncias clínicas e da disponibilidade de recursos.
Os exames laboratoriais de sangue são valiosos ao informarem sobre a função hepática, especialmente através da Alanina aminotransferase (ALT) e o Aspartato aminotransferase (AST).
No entanto, alguns exames de sangue específicos, como o Fatty Liver Index (FLI) e o NAFLD Liver Fat Score foram desenvolvidos para estimar a probabilidade de esteatose hepática com base em parâmetros clínicos e laboratoriais.
No Brasil, a disponibilidade desses exames em hospitais públicos do Sistema Único de Saúde (SUS) pode ser limitada, e sua indicação pode depender do médico e da infraestrutura do hospital.
Em muitos casos, a esteatose hepática pode ser identificada por meio de exames de sangue de rotina, como testes de função hepática (ALT, AST) e ultrassonografia, que são mais amplamente disponíveis no sistema de saúde brasileiro.
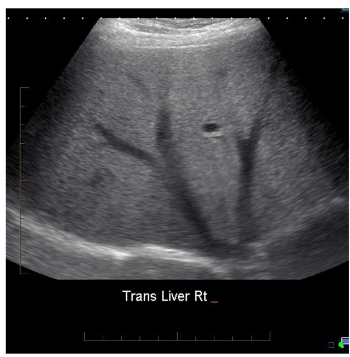
Na ultrassonografia ao lado, vemos um aumento da ecogenicidade e atenuação do feixe. Como resultado, temos:
- Ausência das paredes ecogênicas normais das veias porta e veias hepáticas
- Não avaliar vasos perpendiculares ao feixe: eles produzem reflexão direta podendo parecer ecogênicos mesmo em um fígado gorduroso.
- Má visualização de porções profundas do fígado;
- Má visualização do diafragma.
O que há de novo sobre o tratamento da doença hepática gordurosa não associada ao álcool?
Embora esse artigo esteja focado em exames diagnósticos de doenças hepáticas, no ano de 2023, a Associação Americana para o Estudo de Doenças Hepáticas (AASLD) publicou inovações no tratamento do da DHGNA. Por isso, consideramos relevante essa abordagem aqui.
A pessoa com excesso de peso ou obesidade deve considerar a perda de peso. É aconselhável que ela busque perder de 5 a 7% de seu peso corporal, a uma taxa de 0,5 a 1,0 kg por semana através de modificações no estilo de vida, incluindo orientação dietética e prática de exercícios. Uma perda de 5% do peso corporal já é uma porcentagem associada a melhora da esteatose, enquanto que o aumento da atividade física se associa a benefício de sobrevivência.
No caso de suspeita ou confirmação de esteato-hepatite não alcoólica (EHNA) por meio de biópsia, a meta de perda de peso é um pouco mais elevada, entre 7 a 10% do peso corporal. É recomendável que a pessoa busque a orientação de um nutricionista para ajudá-la na dieta.
Em alguns casos, pode ser preciso alcançar uma redução de peso além desses objetivos iniciais. Se o nível sérico de alanina aminotransferase (ALT) não retornar aos níveis normais (ALT <20 para mulheres e <30 para homens) após atingir a meta de perda de peso, é recomendado que o paciente busque reduzir ainda mais o seu peso.
Quando a cirurgia bariátrica está indicada em caso de fibrose avançada e doença hepática gordurosa?
A cirurgia bariátrica é uma intervenção invasiva, porém necessária em alguns pacientes, promissora para a mudança na qualidade de vida e prognóstico do paciente.
Conforme a Associação Americana para o Estudo de Doenças Hepáticas (AASLD), a bariátrica está indicada caso o paciente não atinja as metas de perda de peso após seis meses de intervenções no estilo de vida além de, pelo menos, 2 consultas de aconselhamento nutricional.
Por conta do pós operatório, é fundamental que os exames bioquímicos hepáticos sejam monitorados regularmente após a cirurgia. Como sugestão, tem-se a primeira monitoração após 6 semanas, em seguida após 3 e 6 meses.
Terapia medicamentosa do paciente com Doença Hepática Gordurosa Não Associada ao Álcool (DHGNA)
Em casos nos quais a dieta e o exercício não são suficientes para alcançar as metas de perda de peso, é possível considerar a terapia farmacológica.
No entanto, as recomendações a respeito do uso de medicamentos para promover a perda de peso podem variar amplamente entre os profissionais de saúde. Alguns médicos não recorrem frequentemente a tratamentos medicamentosos, enquanto outros optam por prescrever medicamentos a pacientes específicos somente após oferecerem aconselhamento abrangente sobre mudanças no estilo de vida.
É possível utilizar agonistas do receptor GLP-1 (fora da indicação aprovada) em pacientes que tenham sido diagnosticados com EHNA por biópsia e apresentem fibrose significativa (≥F2), mas não obtiveram sucesso na perda de peso com medidas de estilo de vida.
Em geral, inicia-se o tratamento com agonistas do receptor GLP-1, como a semaglutida ou a liraglutida, na dosagem recomendada para a indicação aprovada (obesidade). A dose é ajustada gradualmente para atingir uma meta de perda de peso correspondente a 7 a 10 por cento do peso corporal.
Além disso, é importante destacar que, para esses pacientes, as intervenções no estilo de vida continuam a ser promovidas como parte de um plano de tratamento a longo prazo.
Quer se capacitar em ultrassonografia em hepatologia?
As doenças do fígado demoram para apresentar sintomas, o que impossibilita o hepatologista a detectar essas doenças precocemente em exames físicos. Por isso, a Dra. Fernanda Branco, coordenadora do curso nesta área do Cetrus, defende que o US deveria ser o novo exame físico do hepatologista, que poderia ter o aparelho em seu consultório.
Ao final do curso de Ultrassonografia em Hepatologia, o aluno estará apto a:
- Realizar com segurança e técnica apurada o exame ultrassonográfico do fígado e vias biliares;
- Denominar a anatomia de todo o abdômen superior e reconhecer os padrões de normalidade e anormalidade destas estruturas;
- Fazer o diagnóstico precoce do tumor hepático usando o US;
- Atender de forma integral o paciente hepatopata integrando o atendimento clínico com o diagnóstico ultrassonográfico.
Referências
- Manual Técnico Para O Diagnóstico Das Hepatites Virais. Ministério da Saúde, 2015.
- Insuficiência hepática aguda em adultos: etiologia, manifestações clínicas e diagnóstico. Eric Goldberg, MD. UpToDate.
- Epidemiology, clinical features, and diagnosis of nonalcoholic fatty liver disease in adults. Sunil G Sheth, MD. UpToDate.
- Management of nonalcoholic fatty liver disease in adults. Sanjiv Chopra, MD. UpToDate.
- Avaliação dos Principais Achados Ultrassonográficos de Esteatose Hepática em Pacientes do Grupo Pós-operatório de Cirurgia Bariátrica do HC Unicamp. Ademar Yamanaka. XXVII Congresso de Iniciação Científico Unicamp, 2019.
- Diffuse hepatic steatosis. Francisco Samson Cajal et al, 2022.

Sugestão de conteúdo complementar
Confira também dois vídeos sobre o tema:
- caso clínico de um hepatopata, associando a história, os achados clínicos e seus achados de imagem;
- revisão sobre a ultrassonografia do fígado normal ao modo B.
Esperamos que aproveitem e que o material acrescente conhecimento à sua prática médica.
Aula de caso clínico de um hepatopata:
Aula com resumo da avaliação ecográfica do fígado: