O tamponamento cardíaco é uma emergência médica potencialmente fatal caracterizada pela compressão do coração devido ao acúmulo de líquido no espaço pericárdico, resultando em comprometimento do enchimento cardíaco e consequente diminuição do débito cardíaco.
Neste artigo, discutiremos as principais causas, manifestações clínicas e estratégias de manejo do tamponamento cardíaco, uma condição crítica que exige intervenção imediata.
Etiologias
As causas do tamponamento cardíaco são diversas, entre elas:
- Traumas
- Autoimune
- Neoplásicas
- Infecciosas.
Além disso, temos complicações de procedimentos cardíacos percutâneos e invasivos, síndrome pós-pericardiotomia, processos inflamatórios como a pericardite e miocardite, uremia, infarto agudo do miocárdio, entre outros.
Fisiopatologia do tamponamento cardíaco
Independentemente da etiologia, o que acontece inicialmente no tamponamento cardíaco é a compressão das câmaras cardíacas que ocorrem devido ao aumento da pressão pericárdica para além das pressões de enchimento cardíaco.
As alterações hemodinâmicas no tamponamento cardíaco são divididas em três estágios:
- I: Neste primeiro estágio, as pressões de enchimento dos ventrículos direito e esquerdo são maiores do que a pressão intrapericárdica, resultando em um aumento da pressão para preencher o espaço pericárdico.
- II: Conforme ocorre o acúmulo de líquido intrapericárdico, a pressão dentro do pericárdio supera a dos ventrículos, levando a uma redução do débito cardíaco.
- III: O aumento progressivo do desequilíbrio entre as pressões intracardíacas e intrapericárdicas provoca uma diminuição do fluxo sanguíneo cardíaco, impactando negativamente a hemodinâmica do paciente.
É importante lembrar que o pericárdio, um saco fibroelástico que envolve o coração, possui pouca elasticidade. Entre os dois folhetos que o compõem, já possui uma pequena quantidade de fluido.
Assim, com o aumento de acúmulo de líquido, a complacência diastólica da câmara cardíaca é reduzida e produz como consequência o declínio progressivo do retorno venoso sistêmico e interdependência ventricular aumentada, que é a projeção do septo interventricular para a esquerda, contribuindo para a diminuição do enchimento ventricular esquerdo durante a inspiração.
Tipos de tamponamento cardíaco
Para entendermos melhor os sinais e sintomas, é preciso conhecer os tipos de tamponamento cardíaco e suas manifestações. Ele pode ser classificado em tamponamento cardíaco:
- Agudo: O tamponamento cardíaco agudo ocorre quando há um acúmulo rápido de líquido no espaço pericárdico, como resultado de trauma torácico, dissecção aórtica ou ruptura cardíaca. Isso leva a um aumento rápido na pressão intrapericárdica, resultando em comprometimento súbito da função cardíaca. Os sinais incluem hipotensão grave, taquicardia, pulsos paradoxais e dispneia. Geralmente há um choque cardiogênico.
- Subagudo: neste caso o acúmulo de líquido no pericárdio é mais lento em comparação com o tamponamento agudo. Isso permite que o pericárdio se expanda gradualmente para acomodar o líquido, retardando o início dos sintomas clássicos de tamponamento. No entanto, eventualmente, a pressão intrapericárdica começa a aumentar, levando a sintomas como dispneia, fadiga, ingurgitamento jugular e hipotensão. As causas podem ser pericardite neoplásica, urêmica e idiopática.
- De baixa pressão: No tamponamento cardíaco de baixa pressão, também chamado de tamponamento oculto ou silencioso, há uma pressão intrapericárdica mais baixa em relação à pressão arterial. Isso pode ocorrer em pacientes com uma pressão arterial base normalmente baixa ou com diálise peritoneal ou ascite. Apesar da pressão pericárdica ser menor, ela ainda causa comprometimento da função cardíaca, e os sinais podem ser sutis ou atípicos.
- Regional: No tamponamento cardíaco regional, o acúmulo de líquido ocorre apenas em uma área específica do pericárdio, em vez de se espalhar por todo o espaço pericárdico. Isso pode acontecer devido a condições como dissecção aórtica ou perfuração cardíaca localizada. Os sintomas podem ser localizados e, portanto, podem variar dependendo da região afetada.
Sinais e sintomas
Os sinais e sintomas encontrados em um paciente com tamponamento cardíaco não são específicos desta patologia e vão depender do estágio e da classificação do tamponamento. Entretanto, os principais e mais comuns são:
- Hipotensão: Devido à diminuição do débito cardíaco resultante da compressão cardíaca.
- Taquicardia: Ocorre como resposta compensatória à diminuição do débito cardíaco. É o mais precoce e mais evidente.
- Dispneia: Resulta da congestão pulmonar devido à incapacidade do coração em bombear efetivamente o sangue para o corpo.
- Ingurgitamento jugular: Devido à elevação da pressão venosa central.
- Pulsos paradoxais: Diminuição da pressão arterial sistólica durante a inspiração devido à compressão cardíaca durante o ciclo respiratório. Este é um dos principais sinais, mas nem sempre está presente.
- Sinais de choque: Palidez, sudorese, agitação ou confusão devido à baixa perfusão tecidual.
O paciente pode ainda cursar com dor torácica, tosse, rouquidão devido à compressão do nervo laríngeo recorrente, náuseas devido à compressão diafragmática e disfagia.
Em casos de tamponamento cardíaco agudo, temos o que chamamos de Tríade de Beck, que é composta por distensão venosa jugular, hipotensão e hipofonese de bulhas cardíacas à ausculta.
Manejo do tamponamento cardíaco
A suspeita de um paciente com tamponamento cardíaco vai começar com sua história clínica, associada aos sintomas que já abordamos acima. Geralmente este é um paciente que fez algum procedimento invasivo, apresentou alguma infecção prévia ou teve uma lesão traumática.
Por isso, nestes pacientes, é importantíssimo realizar um eletrocardiograma (ECG), ecocardiograma e radiografia de tórax. Os possíveis achados nestes exames são abordados abaixo.
Eletrocardiograma
O eletrocardiograma é importante para descartar outras patologias. Além disso, no ECG, podemos encontrar alterações que nos faça suspeitar de derrame pericárdico que são eles:
- Baixa voltagem generalizada: acontece devido ao efeito de isolante elétrico do líquido do derrame pericárdico.
- Taquicardia sinusal: é resultado da insuficiência cardíaca diastólica por tamponamento cardíaco.
- Alternância elétrica: devido ao movimento pendular do coração no espaço pericárdico. É caracterizada por alteração no complexo QRS.
Baixa voltagem generalizada é caracterizada pela ausência de deflexões maiores que 0,5mV nas derivações do plano frontal e 1mV nas derivações precordiais.
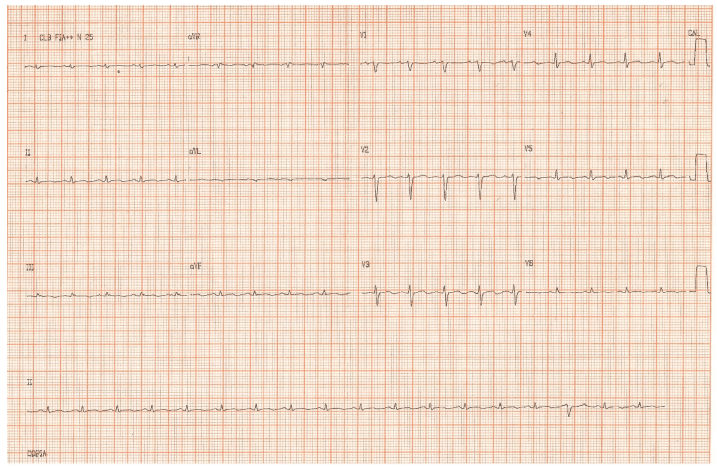
Imagem I: Taquicardia sinusal com frequência cardíaca 115 bpm. Extrassístole ventricular isolada no fim do traçado. Baixa voltagem de todos os complexos (amplitude máxima de 1 mV em V2 e menores que 0,5 mV nas derivações do plano frontal). Alterações discretas da repolarização ventricular (ondas T tendendo a negativas em algumas derivações precordiais). Fonte: FRIEDMANN, 2019.
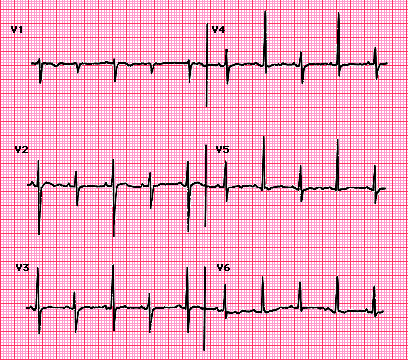
Imagem II: Taquicardia sinusal com alternância elétrica caracterizada por alternância batimento a batimento na aparência do QRS (melhor observada nas derivações V2 a V4). Esses achados são fortemente sugestivos de derrame pericárdico, geralmente com tamponamento cardíaco. O padrão alternado de ECG está relacionado ao movimento oscilante do coração para frente e para trás no líquido pericárdico. Fonte: HOIT, 2024.
Radiografia de tórax
Pode-se encontrar aumento da silhueta cardíaca em casos de tamponamento cardíaco lento.
Ecocardiograma
São encontrados alguns sinais, como:
- Colapso da câmara cardíaca
- Variação respiratória dos volumes ventriculares e do fluxo transvalvar
- Pletora da veia cava inferior
- Alterações do fluxo da veia hepática.
Além disso, a ecocardiografia permite avaliar o derrame pericárdico, seu tamanho, distribuição e características.
Diagnóstico
Existe uma tríade clínica que indica fortemente o diagnóstico de tamponamento cardíaco:
- Sintomas, sinais e/ou achados no ECG que sugerem tamponamento cardíaco;
- Identificação de derrame pericárdico por meio de imagens cardíacas, normalmente com ecocardiografia;
- Sinais ecocardiográficos de tamponamento cardíaco.
Apesar disso, a confirmação do diagnóstico ocorre apenas pela melhora hemodinâmica e clínica após a drenagem do líquido pericárdico.
Tratamento
Inicialmente, o foco deve ser na estabilização do paciente, incluindo a administração de fluidos intravenosos para corrigir a hipotensão, juntamente com a drenagem do líquido.
Realiza-se o procedimento de pericardiocentese emergencialmente para drenar o líquido acumulado no espaço pericárdico. O médico pode realizar o procedimento com uma agulha percutânea guiada por ultrassom ou, em casos graves, com uma toracotomia de emergência.
A oxigenação adequada é essencial para garantir a perfusão tecidual. Em alguns casos, a ventilação mecânica pode ser necessária para auxiliar na troca gasosa.
Monitora-se o paciente continuamente para avaliar a resposta ao tratamento e detectar possíveis complicações, como recorrência do tamponamento.
Dessa forma, uma vez estabilizado, o tratamento da causa subjacente do tamponamento, seja trauma, infecção ou outra condição médica, deve ser iniciado e gerenciado adequadamente. Caso ainda não saiba a causa, a análise do líquido pode ajudar a descobrir.
Complicações e diagnóstico diferenciais
O tamponamento cardíaco, não manejado de forma rápida e correta, evolui para complicações, como:
- Insuficiência renal aguda
- Pletora abdominal
- Falência hepática
- Isquemia mesentérica.
Por isso, é de extrema importância conhecer os sinais e sintomas, achados de exames e também os possíveis diagnósticos diferenciais para poder excluí-los. Os principais diagnósticos diferenciais são:
- Infarto agudo do miocárdio
- Dissecção de aorta
- Embolia pulmonar
- Pericardite
- Cirrose
Pós-Graduação em Cardiointensivismo
A sua carreira na área da saúde pode alcançar novos patamares com a pós-graduação em Cardiointensivismo do Cetrus! Este curso foi especialmente desenvolvido para profissionais que buscam aprimorar seus conhecimentos em manuseio hemodinâmico, suporte circulatório em pacientes críticos e manejo de casos cardiológicos de alta complexidade.
Aprenda com os melhores especialistas da área e ganhe a confiança necessária para lidar com situações de emergência cardíaca e pacientes complexos com habilidades avançadas. Prepare-se para fazer a diferença nos momentos mais desafiadores e ampliar suas oportunidades no mercado de trabalho.
Referências
- BARREIROS, L.L. et al. Tamponamento cardíaco por cateter central de inserção periférica em prematuros: papel da ultrassonografia à beira do leito e abordagem terapêutica. Rev Col Bras Cir. 2018;45(3):e181. Disponível aqui.
- DOMINGUES, V.S. Tamponamento Cardíaco da Etiologia ao Tratamento. Cuidados Intermédios em Perspectiva, 2012 VOLUME 1 | pag:29-35. Disponível aqui.
- FABRIC, P.L. et al. Tamponamento cardíaco: uma revisão bibliográfica. RECIMA21, v4, n.4, 2023. Disponível aqui.
- FRIEDMANN, A.A. Eletrocardiograma no tamponamento cardíaco. Diagn Tratamento. 2019;24(4):161-3. Disponível aqui.
- HOIT, B.D. Pericardial effusion: Approach to diagnosis. Uptodate, 2024.
- HOIT, B.D. Cardiac tamponade. Uptodate, 2024.