Conheça as principais patologias de mão e punho mão e saiba reconhecer suas manifestações clínicas!
As patologias que afetam o punho e a mão são frequentes e podem ter origens diversas, incluindo lesões traumáticas, doenças degenerativas e condições inflamatórias. O diagnóstico preciso e o tratamento adequado são essenciais para melhorar a qualidade de vida dos pacientes e prevenir complicações.
As manifestações clínicas muitas vezes são parecidas. Por isso, é importante saber como fazer o diagnóstico diferencial e caracterizar cada uma das patologias que afetam a mão e o punho.
Anatomia da mão e punho
A mão e o punho são estruturas complexas e altamente especializadas do corpo humano, envolvendo múltiplos ossos, articulações, ligamentos, tendões, inervações e músculos que trabalham em conjunto para proporcionar movimento, destreza e força.
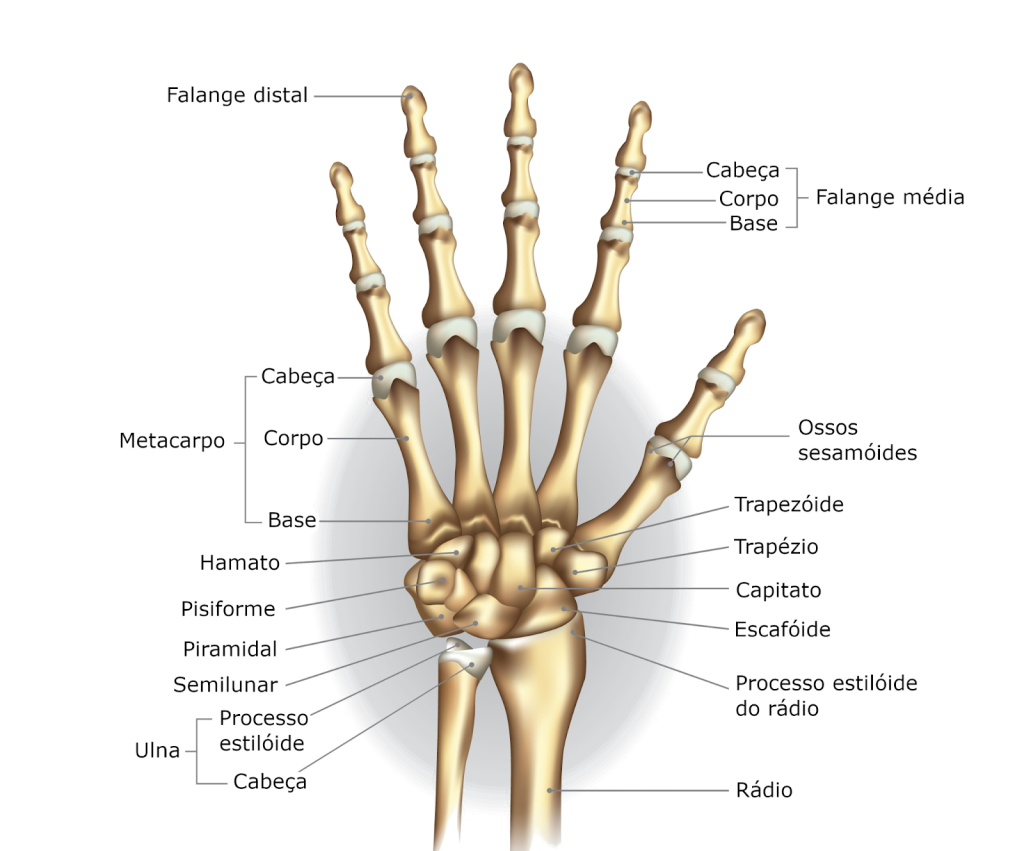
Em relação aos ossos, podemos dividir a mão e punho em três partes:
- Carpo: Formada por oito pequenos ossos (osso escafóide, osso semilunar, osso piramidal, osso pisiforme, osso trapézio, osso trapezóide, osso capitato e osso hamato) que formam a base do punho.
- Metacarpo: São cinco ossos longos que compõem a estrutura da palma da mão, conectando os ossos do carpo aos ossos dos dedos.
- Falanges: São os ossos dos dedos, com exceção dos polegares que têm duas falanges (proximal e distal), enquanto os outros dedos têm três falanges (proximal, média e distal).
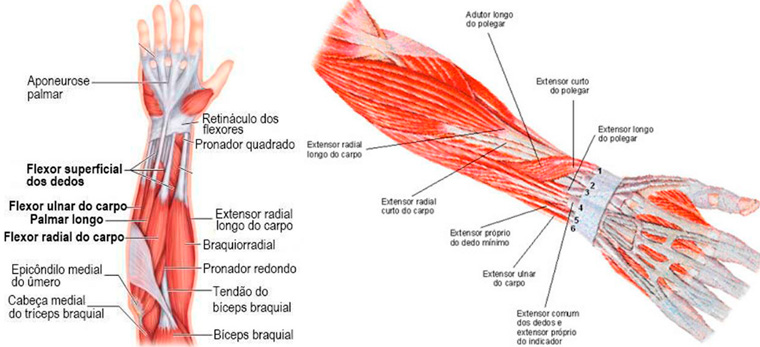
Tendões e músculos da mão e punho
Na parte anterior do antebraço, temos os tendões flexores, que passam pelo punho e se inserem nos dedos, permitindo a flexão dos mesmos. Já na parte posterior, temos os tendões extensores, que passam pelo punho e se inserem nos dedos, permitindo a extensão dos mesmos.
Na palma da mão, temos os músculos tenares (músculo abdutor curto do polegar, oponente do polegar, flexor curto do polegar, flexor longo do polegar, oponente do polegar) e hipotenares, que são responsáveis por controlar o movimento do polegar e dos dedos. E entre o metacarpo e as falanges, temos os músculos interósseos e lumbricais, que são responsáveis por movimentos de abdução, adução e flexão dos dedos.
Inervação
A inervação da mão e do punho é fornecida por um complexo sistema de nervos periféricos que se origina principalmente do plexo braquial, localizado na região do pescoço e do ombro. Esses nervos fornecem sensibilidade e controle motor para as estruturas musculares e cutâneas da mão e do punho.
Os principais nervos envolvidos na inervação dessas regiões são:
Nervo mediano
O nervo mediano é formado por ramos do plexo braquial, especificamente dos segmentos cervicais C5 a T1. Desce pelo braço e passa pelo túnel do carpo, onde fornece inervação para os músculos da região tenar da mão e grande parte da sensibilidade palmar.
Sua principal função é controlar a maioria dos músculos flexores do antebraço e da mão, além de fornecer sensibilidade para a palma da mão, polegar, indicador, dedo médio e metade radial do dedo anelar.
Nervo radial
Este nervo se deriva principalmente dos segmentos cervicais C5 a C8 do plexo braquial. Percorre o braço e a região dorsal do antebraço, fornecendo inervação para os músculos extensores do punho e dos dedos.
É responsável por controlar os músculos extensores do punho, dedos e polegar, bem como alguns músculos do antebraço.
Nervo ulnar
Ele é também derivado do plexo braquial, principalmente dos segmentos cervicais C8 e T1. Passa pelo túnel ulnar, fornecendo inervação para os músculos da região hipotenar da mão e grande parte da sensibilidade ulnar da mão.
Sua função é de controle dos músculos flexores e adutores do carpo e da mão, além de fornecer sensibilidade para a metade ulnar do dedo anelar e todo o dedo mínimo.
Manifestações clínicas dos pacientes com patologias em mão e punho
As queixas relacionadas a mão e punho podem variar amplamente e podem ser decorrentes de várias condições médicas. De forma geral, as principais manifestações clínicas que os pacientes podem apresentar são:
- Dor
- Rigidez articular
- Inchaço e edema
- Fraqueza muscular
- Formigamento e dormência
- Deformidades articulares
- Limitações funcionais
- Hipersensibilidade ao toque
Apesar dos sintomas serem inespecíficos e sempre partilhados por muitas patologias, é importante conhecer os possíveis diagnósticos, caracterizá-los e saber como conduzir os quadros de pacientes patológicos de mão e punho.
Principais patologias da mão e punho
As patologias de mão e punho podem ter uma variedade de causas, incluindo lesões traumáticas, condições degenerativas, doenças inflamatórias e fatores genéticos. Conheça abaixo as principais patologias que afetam as mãos e punhos:
- Síndrome do Túnel do Carpo
- Tenossinovite De Quervain
- Fraturas de mão e fraturas de punho
- Tenossinovite e tendinite
- Lesões Ligamentares
- Síndrome de Dupuytren
- Cistos Sinoviais
- Dedo em martelo
- Dedo em gatilho
Abaixo falaremos de algumas delas, suas manifestações clínicas e diagnóstico
Síndrome do Túnel do Carpo: a mais comum patologia da mão e punho
A síndrome do túnel do carpo (STC) é uma das neuropatias compressivas mais comuns que afetam o membro superior. Essa condição é caracterizada pela compressão do nervo mediano no canal do carpo, resultando em uma variedade de manifestações clínicas que podem causar significativo impacto na qualidade de vida dos pacientes.
Fisiopatologia
A fisiopatologia da STC envolve a compressão do nervo mediano à medida que ele passa pelo canal do carpo, uma estrutura anatômica localizada na região do punho. O canal do carpo é uma passagem estreita formada pelos ossos do carpo na face anterior do punho e pelo ligamento transverso do carpo no teto. O nervo mediano, juntamente com os tendões flexores dos dedos, passa por este túnel.
A compressão do nervo mediano pode ocorrer devido a vários fatores, incluindo inflamação dos tendões flexores, aumento da pressão dentro do canal do carpo, deformidades ósseas, trauma ou lesões ocupacionais. Essa compressão resulta em isquemia, edema e subsequente disfunção do nervo mediano, levando a sintomas característicos da STC.
Etiologia
A STC pode ser idiopática ou secundária a uma variedade de condições subjacentes. Entre as causas comuns estão:
- Fatores anatomofisiológicos: Indivíduos com túnel do carpo mais estreitos, anormalidades ósseas ou tendões hipertrofiados podem apresentar maior risco de desenvolver STC.
- Trauma ou lesões: Fraturas do punho, luxações, entorses ou lesões por esforço repetitivo podem resultar em compressão do nervo mediano.
- Condições médicas: Artrite reumatoide, diabetes mellitus, hipotireoidismo, gravidez e obesidade estão associados a um maior risco de desenvolver STC devido a fatores como inflamação, edema ou alterações metabólicas.
- Atividades ocupacionais: Trabalhos que envolvem movimentos repetitivos do punho, vibração ou pressão prolongada sobre a região do carpo aumentam o risco de desenvolver STC.
Manifestações Clínicas
Os sintomas da STC podem variar de leves a graves e geralmente se desenvolvem gradualmente ao longo do tempo. As manifestações clínicas mais comuns incluem:
- Dor e parestesia: Os pacientes frequentemente relatam dor, formigamento, queimação ou sensação de “alfinetes e agulhas” na região do polegar, indicador, dedo médio e metade radial do dedo anelar.
- Fraqueza muscular: A fraqueza nos músculos inervados pelo nervo mediano, especialmente nas atividades que requerem precisão e força, como segurar objetos ou realizar movimentos finos dos dedos.
- Dormência: Os pacientes podem experimentar dormência ou diminuição da sensibilidade na área afetada, especialmente durante a noite ou ao acordar de manhã.
- Sintomas noturnos: Os sintomas da STC tendem a piorar durante a noite, muitas vezes acordando os pacientes e causando desconforto significativo.
- Atrofia muscular: Em casos avançados, a compressão crônica do nervo mediano pode levar à atrofia dos músculos da eminência tenar.
Diagnóstico
O diagnóstico da STC é baseado na história clínica, exame físico e testes diagnósticos complementares.
História e exame físico
O médico realizará uma avaliação detalhada dos sintomas do paciente, incluindo a localização, intensidade e duração da dor, bem como a presença de fraqueza muscular, dormência ou formigamento.
Testes de provocação
Testes clínicos, como o teste de Phalen (flexão forçada do punho por 60 segundos) e o teste de Tinel (percussão suave sobre o nervo mediano no canal do carpo), podem reproduzir os sintomas da STC.
Exames de condução nervosa
A eletroneuromiografia (ENMG) é frequentemente realizada para avaliar a condução nervosa e identificar áreas de comprometimento do nervo mediano.
Exames de imagem
A ultrassonografia ou a ressonância magnética podem ser utilizadas para avaliar a morfologia do canal do carpo e identificar possíveis causas de compressão do nervo mediano, como tumores ou cistos.
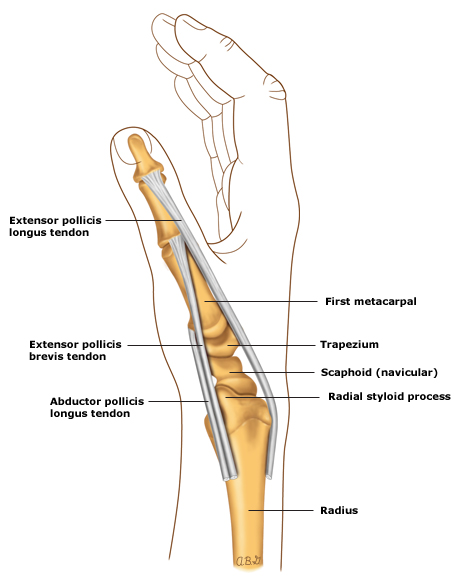
Tenossinovite de De Quervain
A tenossinovite de De Quervain, também conhecida como tendinite estenosante do compartimento extensor curto do polegar, é uma condição caracterizada pela inflamação dos tendões do abdutor curto e extensor longo do polegar enquanto passam sob o retináculo dos extensores no nível do punho.
Essa inflamação resulta em estreitamento do túnel fibroso que envolve os tendões, levando a dor, inchaço e dificuldade nos movimentos do polegar.
Fisiopatologia
A fisiopatologia da tenossinovite de De Quervain envolve uma resposta inflamatória dos tendões e de sua bainha sinovial, que são submetidos a estresse repetitivo ou trauma agudo.
Essa inflamação causa espessamento e edema da bainha sinovial, resultando em estreitamento do túnel fibroso através do qual os tendões passam.
O aumento da pressão no túnel, juntamente com o atrito causado pelos movimentos do polegar, leva à dor, inchaço e limitação dos movimentos.
Etiologia
A etiologia da tenossinovite de De Quervain é bastante parecida com a da Síndrome do Túnel do Carpo. Entre elas:
- Movimentos repetitivos
- Trauma agudo
- Anormalidades anatômicas
- Condições inflamatórias
Manifestações clínicas
Os pacientes com tenossinovite de De Quervain geralmente apresentam uma combinação de sintomas característicos, incluindo:
- Dor na região radial do punho: A dor é frequentemente descrita como aguda, pontiaguda ou lancinante na região radial do punho, que pode se estender até o antebraço ou base do polegar.
- Inchaço e sensibilidade: Pode haver inchaço e sensibilidade ao longo do trajeto dos tendões afetados, especialmente na base do polegar.
- Dificuldade nos movimentos do polegar: Os pacientes podem relatar dificuldade ou dor ao movimentar o polegar, especialmente durante atividades que envolvem abdução, oposição ou extensão do polegar.
- Crepitação e estalos: Em alguns casos, pode ocorrer crepitação e estalos durante os movimentos do polegar devido à fricção dos tendões inflamados.
Diagnóstico
O diagnóstico da tenossinovite de De Quervain baseia-se também na combinação de história clínica, exame físico e testes diagnósticos.
Testes clínicos, como o teste de Finkelstein, no qual o polegar é flexionado na palma da mão e o punho é desviado ulnarmente, podem reproduzir os sintomas característicos da tenossinovite de De Quervain.
Embora geralmente não sejam necessários para o diagnóstico, a ultrassonografia ou a ressonância magnética podem ser úteis para avaliar a presença de inflamação, espessamento da bainha sinovial e outras anormalidades nos tendões e tecidos circundantes.
Síndrome ou contratura de Dupuytren
A síndrome de Dupuytren, também conhecida como contratura palmar ou doença contrátil da palma, é uma condição médica crônica caracterizada pela formação de nódulos e cordões fibrosos na fáscia palmar da mão.
Essas alterações fibrosas podem levar à contratura progressiva dos dedos, principalmente do quarto e do quinto dedos, resultando em dificuldade de estender completamente os dedos afetados.
Fisiopatologia
A fisiopatologia da síndrome de Dupuytren envolve uma combinação de fatores genéticos, metabólicos e ambientais. A formação de tecido fibroso anormal na fáscia palmar da mão é o resultado de uma resposta inflamatória crônica, seguida de fibrose e contração dos tecidos.
Embora a causa exata da síndrome de Dupuytren não seja completamente compreendida, acredita-se que a predisposição genética desempenhe um papel importante, com várias famílias demonstrando uma predisposição aumentada para desenvolver a doença.
Etiologia
As causas da síndrome de Dupuytren podem incluir uma variedade de fatores, como:
- Genética
- Fatores metabólicos: Condições como diabetes mellitus, alcoolismo e tabagismo podem aumentar o risco de desenvolver a síndrome de Dupuytren devido a alterações metabólicas e vasculares.
- Fatores ambientais: O trabalho manual repetitivo, exposição à vibração e trauma repetido na região da mão podem contribuir para o desenvolvimento desta patologia.
- Idade e sexo: A doença é mais comum em homens do que em mulheres e tende a se desenvolver com mais frequência em pessoas com mais de 50 anos de idade.
Manifestações Clínicas
As manifestações clínicas da síndrome de Dupuytren podem variar de leve a grave e geralmente incluem:
Os pacientes podem desenvolver nódulos subcutâneos na palma da mão, que posteriormente podem evoluir para cordões fibrosos palpáveis.
À medida que a doença progride, os cordões fibrosos podem causar contraturas dos dedos, principalmente do quarto e do quinto dedos, resultando em dificuldade de estender completamente os dedos afetados.
Em casos avançados, a síndrome de Dupuytren pode causar deformidades palmares, como a formação de um arco palmar ou flexão fixa dos dedos afetados em direção à palma da mão.
A contratura dos dedos pode resultar em significativa limitação funcional da mão, dificultando atividades cotidianas como segurar objetos, escrever e realizar tarefas domésticas.
Diagnóstico
O médico revisará a história do paciente, incluindo a presença de sintomas, idade, sexo, história familiar e fatores de risco para a síndrome de Dupuytren.
No exame físico, deve-se procurar ativamente a presença de nódulos, cordões fibrosos, contraturas dos dedos e deformidades palmares.
O Teste de Garra de Dupuytren é realizado para avaliar a gravidade da contratura dos dedos, solicitando ao paciente que estenda completamente os dedos enquanto o médico observa a capacidade de estender cada dedo individualmente.
Embora geralmente não sejam necessários para o diagnóstico, a ultrassonografia ou a ressonância magnética podem ser úteis para avaliar a extensão da fibrose e contratura dos tecidos na região da mão.
Cirurgia Minimamente Invasiva de mão, punho e cotovelo guiada por ultrassom
Quer aprender mais sobre como tratar as patologias acima? Conheça o curso intensivo do Cetrus de Cirurgia Minimamente Invasiva de mão, punho e cotovelo guiada por ultrassom, onde o médico aprenderá a fazer:
- Liberação de dedo em gatilho guiada por USG
- Infiltrações com uso do ultrassom
- Liberação da síndrome do túnel do carpo guiada por USG
- Liberação da síndrome de De Quervain guiada por USG
Referências
- AGGARWAL, R. Dupuytren’s contracture. Uptodate, 2024
- AGGARWAL, R.; RING, D. de Quervain tendinopathy. Uptodate, 2024
- KOTHARI, M.J. Carpal tunnel syndrome: Clinical manifestations and diagnosis. Uptodate, 2024.
- URIBE, W.A.J. et al. Tenossinovites De Quervain: uma nova proposta no tratamento cirúrgico. Rev. Bras. Cir. Plást. 2010; 25(3): 465-9
- UPTON, D.S.; CHORLEY, J. Overview: Causes of chronic wrist pain in children and adolescents. Uptodate, 2024.