Desvendando o ecocardiograma à beira-leito: uma ferramenta essencial para os intensivistas
No campo da medicina intensiva, o ecocardiograma se estabeleceu como uma ferramenta fundamental. Hoje é praticamente parte integrante do exame físico realizado em pacientes graves.
Com essa valiosa ferramenta, é possível diagnosticar rapidamente e de forma qualitativa o tipo de choque apresentado. Além disso, o ecocardiograma desempenha um papel crucial na monitorização hemodinâmica, permitindo a avaliação do débito cardíaco, acompanhando a evolução dos pacientes e auxiliando na indicação e avaliação dos resultados de intervenções médicas.
Por que usar ecocardiograma na UTI?
É importante ressaltar que o ecocardiograma é um exame que depende da habilidade e experiência do operador e sua utilidade está intrinsecamente ligada a esse fator. No entanto, há diversos pontos favoráveis que justificam o uso do ecocardiograma à beira-leito:
- Compreensão além do histórico clínico e exame físico: Apenas a história clínica e o exame físico muitas vezes são imprecisos e insuficientes para realizar avaliações mais detalhadas. O ecocardiograma possibilita uma visualização direta das estruturas cardíacas e do fluxo sanguíneo, fornecendo informações essenciais para um diagnóstico mais preciso;
- Disponibilidade imediata: Nem sempre é possível contar com a disponibilidade imediata de um especialista para realizar o exame. O ecocardiograma à beira-leito permite que a avaliação cardíaca seja realizada de forma ágil, sem a necessidade de esperar por um profissional específico, o que é especialmente importante em situações de emergência;
- Alternativa menos invasiva: O cateter de artéria pulmonar, método invasivo comumente utilizado para monitorização hemodinâmica, pode não estar prontamente disponível em todas as situações. O ecocardiograma, por sua vez, é um método não invasivo, o que reduz os riscos associados a procedimentos invasivos e o torna mais acessível para a maioria dos pacientes;
- Agilidade, tempo real e baixo custo: O ecocardiograma à beira-leito pode ser realizado rapidamente, proporcionando avaliações em tempo real. Isso é crucial para monitorar a evolução dos pacientes e ajustar as intervenções conforme necessário. Além disso, em comparação com outros métodos de imagem cardíaca, o ecocardiograma é considerado um exame de baixo custo, tornando-o uma opção viável em termos econômicos.
Materiais necessários
Para realizar um ecocardiograma, são necessários os seguintes materiais:
- Aparelho de ultrassonografia: Utilize o aparelho disponível na unidade em que está atuando. É preferível que o aparelho seja portátil e ligue rapidamente, facilitando a realização do exame;
- Transdutor/Probe Setorial: O transdutor utilizado deve ser do tipo setorial e apresentar um índice (index) indicador de orientação. Certifique-se de que a marcação do índice esteja posicionada na direção cranial do paciente;
- Gel transdutor: Utilize gel transdutor para garantir a adequada propagação das ondas sonoras durante o exame.
- Solução de desinfecção: É necessário utilizar uma solução de desinfecção adequada para limpar o transdutor antes e após o uso, garantindo a biossegurança do procedimento.
LEIA MAIS: Ecocardiograma: você sabe tudo que precisa avaliar durante esse exame?
Posicionamento do paciente
O posicionamento correto do paciente é fundamental para garantir a obtenção de imagens claras e de alta qualidade durante o ecocardiograma. Idealmente, o paciente deve ser colocado em decúbito lateral esquerdo. Nessa posição, o operador pode posicionar-se à direita do paciente, segurando o transdutor com a mão direita, ou à esquerda do paciente, segurando o transdutor com a mão esquerda. Essa escolha depende da preferência e habilidade do operador.
No entanto, em pacientes graves, é mais comum que o paciente esteja em decúbito dorsal. Nesses casos, pode-se utilizar coxins para tentar lateralizar o paciente levemente, facilitando a obtenção das imagens necessárias.
Sequência de janelas
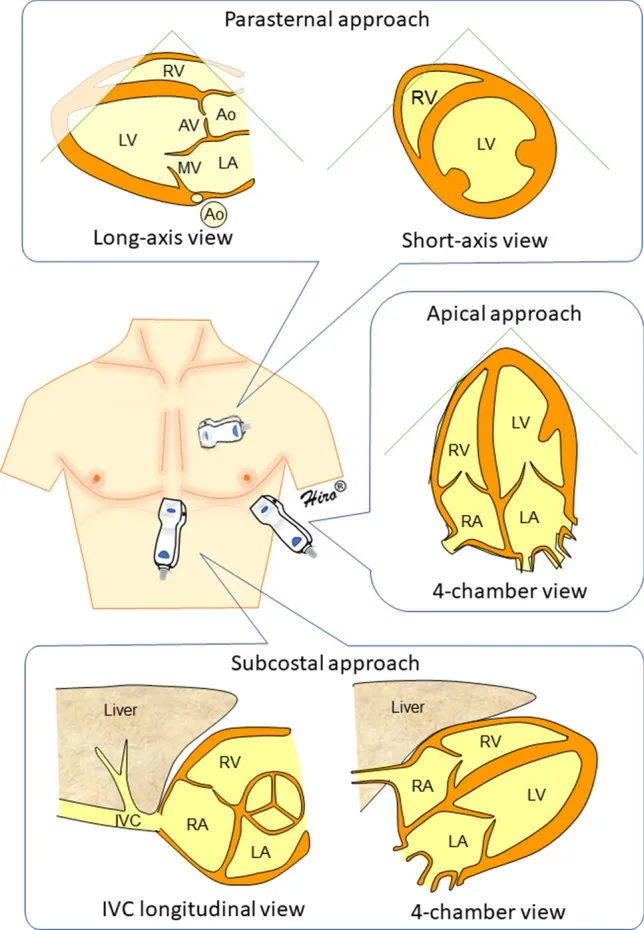
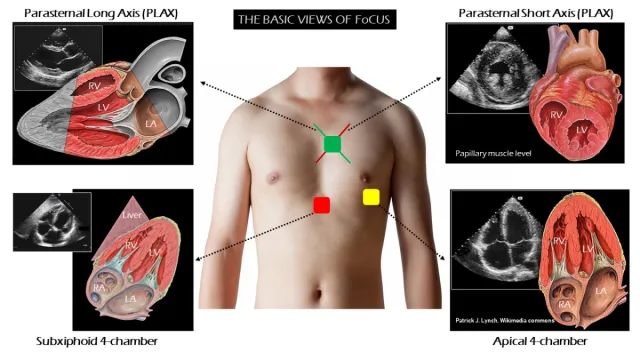
Durante o ecocardiograma, é importante seguir uma sequência adequada de janelas para uma avaliação completa do coração. A sequência tradicionalmente utilizada é:
- Janela paraesternal (eixo longo): Iniciamos o exame com a janela paraesternal, no espaço intercostal adequado, com o índice do transdutor voltado para o ombro direito do paciente. Essa posição permite a obtenção de imagens do coração no eixo longo;
- Janela paraesternal (eixo curto): Após a avaliação do eixo longo, rotacionamos o índice do transdutor para o ombro esquerdo do paciente, obtendo a janela paraesternal no eixo curto. Essa posição proporciona imagens transversais do coração;
- Janela apical (4 ou 5 câmaras): Em seguida, colocamos o transdutor no 5º espaço intercostal, na altura do ictus cordis (ponto de máximo impacto cardíaco), para obter a janela apical de 4 ou 5 câmaras. Essa janela oferece uma visualização mais completa das câmaras cardíacas;
- Janela subcostal: Por fim, reposicionamos o transdutor abaixo do apêndice xifoide para obter a janela subcostal. Essa posição permite uma visão mais clara das estruturas cardíacas na região inferior do coração.
Seguir essa sequência de janelas durante o ecocardiograma garante uma avaliação abrangente das estruturas cardíacas e do fluxo sanguíneo, permitindo um diagnóstico mais preciso e uma melhor compreensão do funcionamento do coração.
LEIA MAIS: Aprenda a avaliar e tratar a miocardite fulminante em 5 passos
Avaliação subjetiva
Os quatro principais pontos a serem considerados na avaliação ecocardiográfica subjetiva são contratilidade, dimensões das câmaras, derrame pericárdico e veia cava inferior (VCI).
Contratilidade
A avaliação da contratilidade é essencial para identificar possíveis disfunções cardíacas. Nos diferentes tipos de choque, podemos observar as seguintes variações na contratilidade:
- Choque distributivo: Contratilidade normal ou elevada.
- Choque hipovolêmico: Contratilidade elevada.
- Choque cardiogênico: Contratilidade reduzida.
- Choque obstrutivo (TEP): Contratilidade do ventrículo direito (VD) reduzida.
- Choque obstrutivo (tamponamento cardíaco): Contratilidade normal.

Dimensões das câmaras
As dimensões das câmaras cardíacas também fornecem informações valiosas sobre a função cardíaca:
- Choque distributivo: Câmaras normais.
- Choque hipovolêmico: Câmaras reduzidas, com as “paredes se tocando” (kissing walls).
- Choque cardiogênico: Câmaras grandes.
- Choque obstrutivo (tamponamento cardíaco): Câmaras reduzidas.
Derrame pericárdico
A presença de derrame pericárdico pode indicar certos tipos de choque:
- Choque distributivo: Sem derrame.
- Choque hipovolêmico: Sem derrame.
- Choque obstrutivo (tamponamento cardíaco): Derrame pericárdico.
Veia cava inferior (VCI)
A avaliação da VCI fornece informações sobre a pressão venosa central e o volume sanguíneo:
- Choque distributivo: VCI com diâmetro normal e variabilidade.
- Choque hipovolêmico: VCI com diâmetro reduzido e variabilidade.
- Choque cardiogênico: VCI túrgida (distendida) e sem variabilidade.
- Choque obstrutivo (tamponamento cardíaco): VCI túrgida e sem variabilidade.
| Tamanho veia cava inferior | Variação com a respiração | Pressão de AD geralmente encontrada |
| < 1,5 cm | 100% | 0 a 5 mmHg |
| Entre 1,5 a 2,5 cm | > 50% | 5 a 10 mmHg |
| Entre 1,5 a 2,5 cm | < 50% | 10 a 15 mmHg |
| > 2,5 cm | < 50% | 15 a 20 mmHg |
| > 2,5 cm | Sem alterações | > 20 mmHg |
LEIA MAIS: Complicações Mecânicas do Infarto Agudo do Miocárdio
Avaliação quantitativa
O débito cardíaco é um parâmetro essencial para entender o desempenho do coração e sua capacidade de bombear sangue pelo organismo. A fórmula do débito cardíaco é simples:
Débito Cardíaco (DC) = Volume Sistólico (VS) x Frequência Cardíaca (FC)
O volume sistólico representa a quantidade de sangue que é ejetada pelo ventrículo esquerdo durante a sístole, enquanto a frequência cardíaca (FC) indica o número de vezes que o coração se contrai por minuto. Multiplicando esses dois valores, obtemos o débito cardíaco, que é a quantidade de sangue bombeada pelo coração em um minuto.
Medida do fluxo da via de saída do ventrículo esquerdo (TVI da VSVE)
Posicionamos o transdutor na região apical do paciente e, a partir do corte convencional de 4 câmaras, realizamos uma leve rotação no sentido horário e anteriorização do transdutor, o que nos leva ao corte de 5 câmaras. Deste modo podemos visualizar a via de saída do ventrículo esquerdo, a valva aórtica e a porção proximal da aorta.
Após posicionar o transdutor adequadamente, aplicamos o Doppler pulsado (PW) na área correspondente à via de saída do ventrículo esquerdo. O fluxo sanguíneo capturado abaixo da linha de base representa o fluxo sistólico que passa por essa região. Verificamos o fluxo laminar, com o centro escuro e a periferia clara, e selecionamos a região de interesse.

Ao selecionarmos essa curva, o aparelho calcula automaticamente as velocidades e gradientes máximos e médios, além de fornecer o integral da velocidade, conhecido como TVI. O TVI é proporcional ao fluxo total que atravessa essa região e, portanto, está diretamente relacionado ao débito cardíaco.
É possível estimar com precisão o volume sistólico ejetado usando o VTI. Basta multiplicar o VTI da via de saída do ventrículo esquerdo (VSVE) pela área correspondente em cm² (lembrando que a área = πR²). A VSVE é medida na janela paraesternal eixo longo durante a sístole, com o cursor paralelo ao fluxo. O normal é próximo de 2 cm.
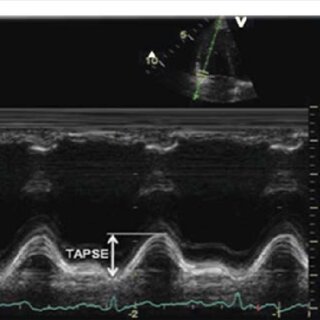
Tricuspid Anular Plane Systolic Excursion (TAPSE)
Além do volume sistólico, o TAPSE é outra medida importante para avaliar a função cardíaca. O TAPSE representa o movimento do anel tricúspide em direção ao ápice do ventrículo direito durante a sístole. Valores ≤ 16 mm sugerem disfunção do ventrículo direito. Para avaliar o TAPSE, utilizamos o modo M, uma técnica de ultrassom que fornece uma representação gráfica do movimento das estruturas cardíacas.
Domine a ecocardiografia e a aplique em qualquer situação!
Na Pós-Graduação em Ecocardiografia do Cetrus você aprende todas as possibilidades relacionadas a esse exame, incluindo:
- Avaliação de valvopatias, miocardiopatias, pericardiopatias, próteses valvares e outras patologias
- Ecocardiografia transesofágica
- Ecocardiografia pediátrica
- Ecografia Vascular com Doppler: Carótidas e Vertebrais
- Strain
- Métodos especiais como ecocardiografia de estresse, tridimensional e uso de agentes de realce de contraste

Dra. Larrie Laporte
Médica pela Escola Bahiana de Medicina e Saúde Pública. Estatística pela Universidade Salvador. Formação em pesquisa clínica pela Harvard T.H. Chan School of Public Health. Possui interesse em medicina intensiva, cuidados paliativos, bioestatística e metodologia científica.



Excelente resumo! Muito válido !
Excelente!!!!
Material de excelente qualidade e também muito completo mesmo.